悩み解決! Q & A
在宅介護、遠距離介護、介護と仕事の両立、認知症、高齢者の暮らし、生活の場など、お客様より日頃いただくご質問をQ&Aスタイルで紹介します。
-
 在宅介護
在宅介護
-
Q 在宅介護の準備について教えてください
Q
80代の父が急に倒れ、脳梗塞と診断されました。左半身麻痺となりリハビリのため入院中ですが、退院後は自宅での生活を希望しています。在宅介護に向けてどんな準備をしたら良いのでしょうか。
A
「在宅介護」というと慌ててしまう方もいますが、まず親の生活機能(できること、できないこと)の状況、病状や治療方針、リハビリの最終目的、今後の方向性を正確に把握することが必要です。
介護を始める前に準備しておきたいポイントを紹介しましょう。1 現状の状況を把握・整理する
- 本人
- 心身の状態、生活機能(できること、できないこと)の状況、
治療方針などをしっかり把握する
- 家族
- 介護生活への不安と要望の整理
2 “介護プロジェクトチーム”をつくる
- ●キーパーソンを決める(配偶者、子、子の配偶者など)
-
●役割分担を確認する
(情報収集、サービス事業者との連絡調整、通院の付き添いなど) - ●訪問のスケジュールを組むなど
3 適切な住環境を準備する
- ●心身機能と住環境を照らし合わせ、危険な場所や生活動線等を確認
- ●心身機能・住環境に適した福祉用具の選定、住宅改修
4 介護保険制度を理解し、サービス内容を知る
- ●申請からサービス開始までの流れを把握
- ●サービスの種類・費用・効果と具体的な利用方法の理解
- ●相談機関の活用
5 信頼できるケアマネジャーを選びケアプランを作成する
- ●介護サービスの選択
- ●介護用品の選択
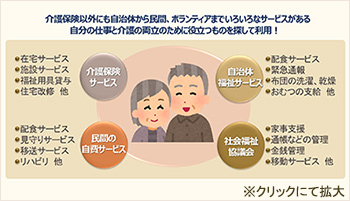
6 民間・公的サービスを活用する
- ●自治体独自の行政サービス(配食、移送、緊急通報など)
- ●民間、ボランティアサービス活用(保険外ヘルパーなど)
7 「ワーク・ケア・ライフ・バランス」を整える(働く人の場合)
- ●仕事と介護のバランス
- ●介護休業制度、介護相談機関の活用
-
Q 小規模多機能型居宅介護ってどんなサービス?
Q
母が脳梗塞で倒れ、要介護3の認定を受けました。今後の介護について地域包括支援センターに相談したところ「小規模多機能型居宅介護」の利用を勧められたのですが、どのようなサービスなのでしょうか?
A
小規模多機能型居宅介護は、「通い(デイサービス)」「泊まり(ショートステイ)」「訪問(訪問介護)」の各サービスを1 つの事業所からまとめて受けることができる、いわゆるセットメニューのようなサービスです。
24時間切れ間なくサービスが提供されるため、緊急時やご家族の突発的なニーズにも臨機応変に対応することができます。また、どのサービスも、顔馴染みのスタッフから受けることができるので、人見知りのある方や認知症の方でも安心 です。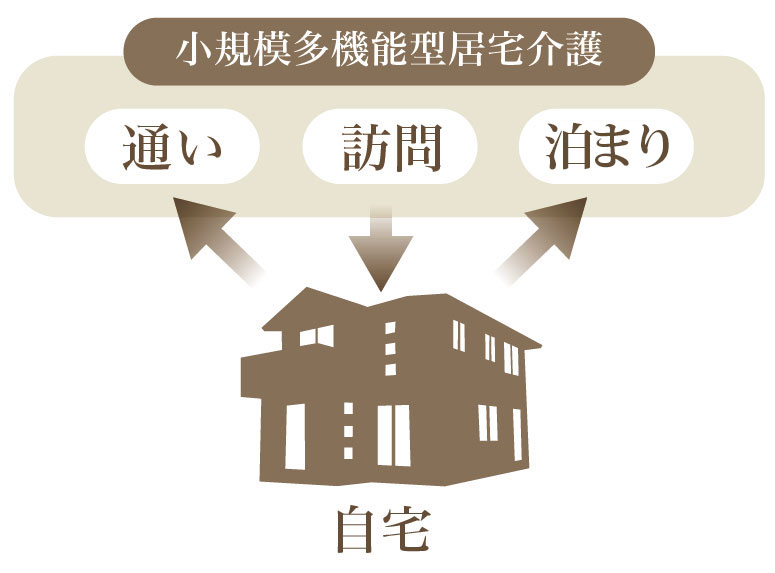
ただし小規模多機能型居宅介護は、介護保険サービスの「地域密着型サービス」に含まれているため、原則としてお母様がお住まいの市区町村以外の事業所は利用いただけません。
市区町村によっては、小規模多機能型居宅介護を実施していなかったり、数が少なかったり、利用できない場合もあるので、詳しくは担当のケアマネジャーや地域包括支援センター、市区町村の介護保険課等にご相談ください。
-
Q 家族ができる新型コロナウイルス感染症の予防対策を知りたい
Q
自宅で親を介護していますが、私が新型コロナウイルスに感染して親にうつしてしまうのではないかと心配です。家族ができる感染予防のポイントがあれば教えてください。
A
ご家族は、ご自分の感染だけではなく、要介護の親にうつしてしまうリスクや自分が介護できなくなってしまった場合のことなど心配が多いと思います。ご家族ができる新型コロナウイルス感染予防対策のポイントをご紹介します。
新型コロナウイルス感染症の感染予防対策のポイント
高齢者は細菌やウイルスなどに感染する可能性が高く、さらに病気や障害によって体力や免疫力が低下している場合は、感染すると重症化しやすく生命に危険が及ぶ可能性もあります。要介護の方と暮らすご家族は感染予防に十分配慮する必要があります。
ウイルスの感染経路を知る
新型コロナウイルスは、手や服につくだけでは感染せず、主に飛沫感染や接触感染などウイルスが人の体内に入ることで感染します。
●飛沫感染
感染者のくしゃみ、咳などの飛沫と一緒に放出されたウイルスを吸い込むことで感染。咳1回で、約10万個のウイルスが約2m飛び、1回のくしゃみで、ウイルスが3mも飛ぶとされています。●接触感染
ウイルスがついたドアノブや手すり等を握り、その手で口や鼻、目を触り体内に入ることで感染。ウイルスは、プラスチックの表面には最大72時間、紙等では最大24時間生存するとされています。●空気感染
感染者が飛ばした飛沫核(エアロゾル)を吸い込むことで感染。換気の悪い屋内などでは微細なエアロゾルに含まれたウイルスが数10メートル浮遊し、3時間程度は感染リスクを有するとされています。家にウイルスを持ち込まないようにする
外でさまざまなものに触れた手や衣類などには、多数のウイルスが付着しています。自分の手や身に着けているものにはウイルスが付着していると認識して対応しましょう。
●家に帰ったらシャワーを浴びる
帰宅後、そのまま浴室で体を洗い流すとウイルスを持ち込むリスクを回避できます。難しい場合は、洋服を着替えるだけでも軽減できます。新しいマスクに交換することも忘れずに。●手を清潔にする
帰宅後はどこにも触らず手洗い場に直行するか、玄関にアルコール消毒液を置いて手を消毒しましょう。感染源からガードする
ウイルスの体内への入口は目や鼻や口の粘膜です。一定の距離を保ち、目、鼻、口からのウイルスの侵入を防げば、基本的には感染リスクを避けることができます。
●目鼻口をガードする
目鼻口に触れないことが大切です。マスクやメガネでガードし、2m以上の距離をとり飛沫を浴びないようにしましょう。●家族がよく触れる場所を消毒する
ドアノブ、スイッチ、テーブル、手すり、リモコン、トイレのレバー等は定期的に消毒しましょう。●換気をする
密室空間はこまめに換気をしてウイルスを外に出すことが重要です。●ものを共有して使わない
食事は小皿に取り分け箸やスプーンは共有しない、タオルは個別に用意するなど、共有してものを使わないようにしましょう。要介護の方に配慮した感染予防対策をおこなう
要介護の方は免疫力が低く感染リスクが高いため、体調管理や体力の維持・向上を心掛けてウイルスへの免疫力を高める生活を送ることが大切です。また、生活における感染リスクを把握して、できるだけ感染しないよう予防ケアをおこなっていきましょう。
●体調管理を徹底する
毎日の体温測定、体調の変化(食欲、味覚、嗅覚、排せつ等)を把握、記録しておきましょう。●体力の維持・向上
バランスの良い食事、口腔内の保清、適度な運動、十分な睡眠は免疫力を高めることにつながります。●持病のコントロール
持病を悪化させないことが大切です。通院による感染が心配な場合は、かかりつけ医の電話相談やオンライン診療を活用するという方法もあります。●接触者を把握する
外出先、デイサービス等の利用先、訪問者などを把握しておきましょう。●本人にも感染リスクを理解してもらう
マスクや手洗い、感染予防について理解し、できることは自分でやるという気持ちが大切です。感染を恐れて、要介護の方が家にこもりきりになるのも良いこととは言えません。散歩等で気分転換を図ることも大切です。介護サービスを利用している場合は、感染予防を徹底しながらできるだけサービスを継続しましょう。また自分が感染してしまった際のことを想定して、他に介護ができる人の確保や代替サービスなどについて担当のケアマネジャーと相談しておきましょう。
-
Q
 母に車いすが必要になった(介護保険区分変更申請)
母に車いすが必要になった(介護保険区分変更申請)Q
リウマチで足が不自由な母と同居しています。最近、車いすが必要になりました。介護保険の認定は受けていますが、サービスは利用していません。母のために何から始めればよいか教えてください。(介護認定:要支援2)
A
いまのお母様の状態に合った適切な介護サービスが受けられるように介護認定を見直す手続き(区分変更申請)をおすすめします。また、ご自宅もお母様の状況に適した住環境に整備して、安全に過ごせるようにしましょう。
介護認定を見直して介護サービスを活用する
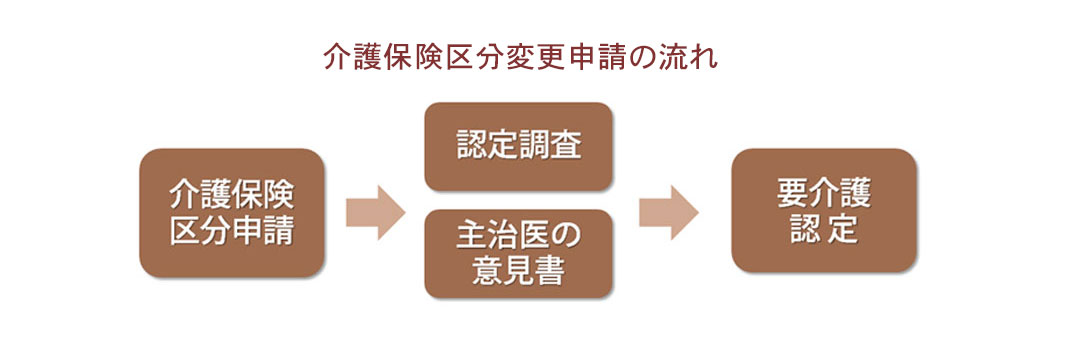
1 介護保険の認定期間を確認、「区分変更申請」の準備をする
要介護(要支援)認定には有効期間があり、「更新申請」(期間の60日前から可能)が必要です。今回は更新時期を待たずに申請できる「区分変更申請」を利用します。まずは担当の地域包括支援センターへ相談しましょう。
◎区分変更申請とは
前回の認定後に心身の状態が悪化するなど、介護の必要性が高くなった場合、更新時期を待たずに介護度を変更するための申請手続きのこと。
※申請の理由として、介護する家族の状況変化や居住場所の変更(施設入所)など、本人の状態変化以外は認められません。2 区分変更申請の流れ
自治体の窓口に『介護保険区分変更申請書』を提出します。その後の流れは介護保険新規・更新申請と同様です。
Check! 申請の理由を記載
例)認知症の進行のため、転倒による骨折のため、病状の悪化など
3 ケアプランを作成、利用したいサービスを選択
ケアマネジャーを探し、区分変更申請中であることを伝えて「ケアプラン」の作成を依頼しましょう。お母様の負担やご家族の不安を軽減するために利用したい介護サービスをケアマネジャーに相談して決定します。
※認定前でも申請日に遡って介護サービスの利用が可能です。
ただし、介護度によっては利用できないサービスもあるため、全額自己負担になる可能性に注意が必要です。4 介護保険を活用して住環境を整備
車いすを始めとする福祉機器のレンタルや購入費の助成、住宅改修費助成制度などを活用してご自宅の住環境を整備しましょう。
5 介護保険以外のサービスも組み合わせて
車いすでも乗降しやすい車や移送サービスなどを積極的に活用してお母様の外出の機会を確保しましょう。
不安なことや分からないことは担当ケアマネジャーや地域包括支援センター、お母様の主治医などに相談しながら、お母様の暮らしをサポートしてください。
-
Q
 高齢の親が要介護にならないか心配です(フレイル予防)
高齢の親が要介護にならないか心配です(フレイル予防) 
Q
85歳の母は、最近新型コロナウイルスの感染を恐れて外に出たがりません。このままでは介護が必要になってしまうのではと心配です。先日、介護予防には「フレイル予防」が効果的と聞いたのですが、フレイルって何ですか?
A
誰でも親にはできるだけ元気でいてほしいと願っていると思います。介護状態にならないためには、フレイル予防がカギとなりますが、日常生活に問題を感じていないと、お母様ご自身がフレイルに気付くのは難しいかもしれません。そのため、ご家族がフレイルの知識を得て、お母様に予防方法や注意して欲しいことを伝えましょう。
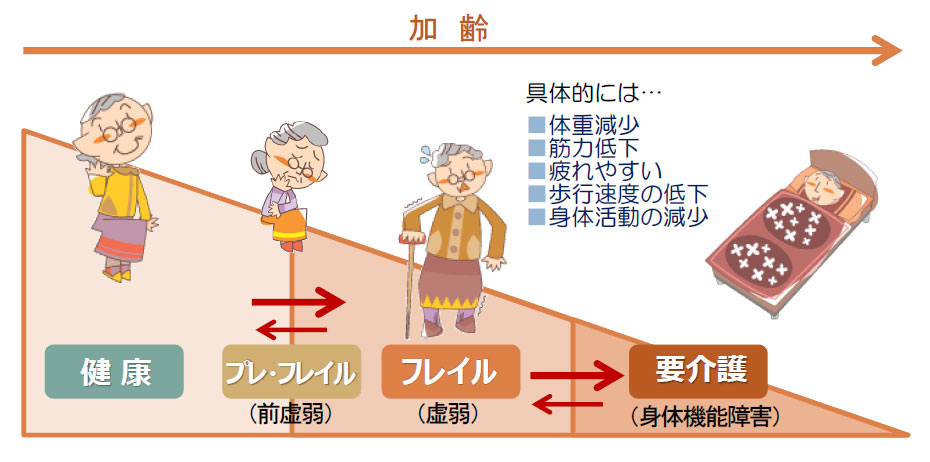
フレイルとは
「健康」と「介護が必要な状態」の中間にあたる「虚弱な状態」で、何もせずにそのまま過ごしていると、介護が必要となる可能性が高くなります。しかし、この時期に適切な取組みを行うことにより、健康な暮らしに戻ることができます。
フレイル予防4つのポイント
Point 1 「食事」 栄養バランスの良い食生活
Point 1 「食事」
栄養バランスの良い食生活低栄養は、フレイルを起こす最大の要因です。栄養状態が悪かったり、食事内容に偏りがあると、身体を維持するために必要な栄養素が不足してしまいます。さまざまな栄養素をバランスよく摂取して、低栄養状態に陥らないようにしましょう。
<予防と対策「食事」>
●[参考リンク]東京都介護予防・フレイル予防ポータル「食べる(栄養)」
●[参考リンク]
東京都介護予防・フレイル予防ポータル「食べる(栄養)」<簡単にできる工夫>
●普段の食事に+1品で栄養量を増やす
例:野菜や卵、お肉などを入れて具だくさん味噌汁、しらすや海苔、チーズやツナ缶をプラスするなど
●飲み物を牛乳や豆乳、ヨーグルト、スキムミルクに変更してみる
●電子レンジや缶詰を活用する
例:野菜と豚肉を電子レンジで加熱してしゃぶしゃぶサラダ、焼き鳥缶を卵でとじて簡単親子丼など
Point 2 「運動」 筋力・歩行力を維持
Point 2 「運動」
筋力・歩行力を維持生活習慣病を予防したり、運動機能を維持するためには、日常生活に運動を取り入れ、習慣化することが大切です。特に筋力や筋肉量は、適切な運動やバランスの良い食事によって取り戻しやすいといわれています。
<予防と対策「運動」>
●[参考リンク]東京都介護予防・フレイル予防ポータル「動く(体力)」
●[参考リンク]
東京都介護予防・フレイル予防ポータル「動く(体力)」<運動を無理なく続けるコツ>
●短時間にする、週2回からなど目標設定は低めにしましょう
●「ついでに運動」の軽い気持ちで、
毎日続けられる方法を少しずつ、楽しみながら行いましょう●「ついでに運動」の軽い気持ちで、毎日続けられる方法を少しずつ、楽しみながら行いましょう
Point 3 「社会参加」 人や社会とのつながりが大切
Point 3 「社会参加」
人や社会とのつながりが大切外出の機会や家族、友人との交流が減ると、身体機能だけでなく、認知機能の低下も進むと言われています。コロナ禍であっても、定期的に家族と一緒に食事をしたり、趣味のサークルなどで新たなつながりを作ったりなど、人との関わりを大切にしましょう。オンラインでも効果があります。
<予防と対策「社会参加」>
●[参考リンク]
東京都介護予防・フレイル予防ポータル「つながる(社会参加)」<コロナ禍でもできること>
●家族や友人と、電話やメール、手紙でつながる
●オンラインや少人数で開催している興味にあうサークルや地域の教室などを探して参加する 等
Point 4 「口の健康」 口腔機能を保つケア
Point 4 「口の健康」
口腔機能を保つケア口の機能が低下することを「オーラルフレイル」と言います。加齢とともに噛む機能が低下すると、硬い食材が食べられなくなったり、うまく飲み込めなくなってきます。また、食べづらくなることで食事を楽しめなくなり、その結果、低栄養を起こすこともあります。毎日のセルフケア(歯磨き・うがい)やトレーニング、定期的な歯科検診を行って、オーラルフレイルを予防しましょう。
<予防と対策「口の健康」>
●[参考リンク]
東京都介護予防・フレイル予防ポータル「お口の健康(口腔)」■介護予防情報 参考リンク
◎シニアのためのおうち時間を楽しく健康にすごす知恵「おうちえ」
■相談窓口
◎総合相談:各地域の地域包括支援センター
◎自治体のサービス:自治体の介護保険課、高齢福祉課など
-
Q
 訪問看護ではどのようなサービスが受けられますか
訪問看護ではどのようなサービスが受けられますか 
Q
母は要介護1の認定を受け一人暮らしをしています。最近体調を崩し始め、薬の飲み忘れも時折あるようで持病の悪化を心配していたところ、ケアマネジャーより「訪問看護」の利用を勧められました。これはどのような介護サービスなのでしょうか。
A
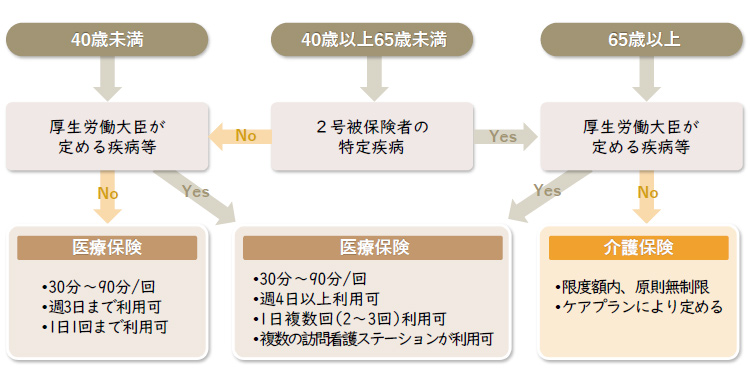
訪問看護とは、看護師等が自宅を訪問し、服薬管理や健康相談、必要な医療的ケアを行なうサービスです。年齢や疾病、状態により、介護保険が適用される場合と、医療保険が適用される場合に分けられます。今回は、訪問看護の対象となる人やサービス内容、利用の流れについてお伝えします。
対象となる人
訪問看護の対象には年齢制限はなく、疾病や障がい等により、主治医が訪問看護を必要と認めた方が利用できます。
要支援または要介護の認定を受けている方は、原則、介護保険が適用されますが、がん末期等厚生労働大臣が定める20の疾病に該当する方や急性増悪等による頻回な訪問が必要な方等は医療保険の適用となります。疾病により適用される保険が変わりますので、十分確認が必要です。介護保険
●65歳以上で要支援または要介護の認定を受けている方(1号被保険者)
※以下の20の疾病がある方は医療保険対応
●40~64歳で特定疾病に該当する方(2号被保険者)
※以下20の疾病のうち赤字のものと重複する方は医療保険対応
医療保険
●がん末期等厚生労働大臣が定める20の疾病の方(※クリックにて一覧表示)
- 末期の悪性腫瘍
- 多発性硬化症
- 重症筋無力症
- スモン
- 筋萎縮性側索硬化症
- 脊髄小脳変性症
- ハンチントン病
- 進行性筋ジストロフィー症
- パーキンソン病関連疾患(進行性核上性麻痺、大脳皮質基底核変性症及びパーキンソン病(ホーエン・ヤールの重症度分類がステージ3以上であって、生活機能障害度がⅡ度又はIII度のものに限る))
- 多系統萎縮症(線条体黒質変性症、オリーブ矯小脳萎縮症及びシャイ・ドレーガー症候群)
- プリオン病
- 亜急性硬化性全脳炎
- ライソーゾーム病
- 副腎白質ジストロフィー
- 脊髄性筋委縮症
- 球脊髄性筋委縮症
- 慢性炎症性脱髄性多発神経炎
- 後天性免疫不全症候群
- 頸髄損傷
- 人工呼吸器を使用している状態
※色字は介護保険2号被保険者の特定疾病該当者
●急性増悪等による頻回な訪問が必要な方
●40歳未満の方
サービス内容
本人の心身の状態に応じて必要なケアを行なうだけでなく、家族の介護相談や心理的サポート、在宅介護のアドバイス等も行ないます。主に以下のようなサービスが受けられます。
●全身の健康チェック
体温、血圧、脈拍、栄養状態、睡眠や排泄の状況、意思疎通など
●日常生活の支援
排泄・入浴介助、清拭、洗髪、栄養管理、療養環境の整備、精神的ケアなど
●医療的ケア
服薬管理、血糖コントロール、点滴注射、褥瘡処置、在宅酸素管理、経管栄養管理、ターミナルケアなど
●リハビリ
体位交換、拘縮予防、肺炎予防、身体機能維持向上のための訓練など
かかる費用
介護保険
ケアマネジャーが作成するケアプランに基づきサービスが提供されます。所得に応じて原則1割から3割の自己負担で利用が可能ですが、介護度により定められた1か月あたりの支給限度額を超えて利用する分は全額自己負担となります。
医療保険
1か月あたりの支給限度額はありませんが、疾病により利用回数と利用時間が定められており、年齢、所得に応じて原則1割から3割の自己負担となります。
利用の流れ
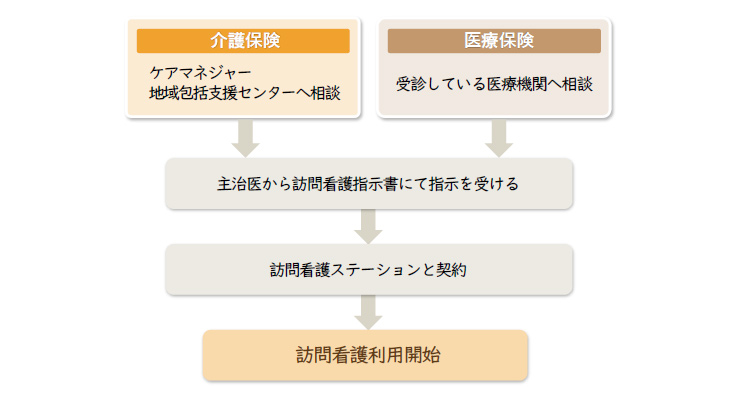
訪問看護師等は医師による指示のもと必要なケアを行ないます。そのため医師が作成する「訪問看護指示書」が必要となります。利用を希望する場合は受診している医療機関やケアマネジャー、担当の地域包括支援センター等へ相談しましょう。
訪問頻度は疾病や状態により異なりますが、がん末期や急性増悪、連日の褥瘡処置等、主治医が頻回な訪問が必要と判断した場合は、「特別訪問看護指示書」により14日間に限り最大毎日訪問することが可能です。この期間中の訪問看護は医療保険が適用されます。
訪問看護師等は、地域の訪問看護ステーションや医療機関に所属しています。必要に応じてリハビリテーション専門職(理学療法士・作業療法士・言語聴覚士)が訪問する場合もあります。保健医療の十分な知識・技術を持ち一人ひとりの生活状況に合わせた適切な助言を行なってくれますので、日々の不安なことやお困りごとを相談できる心強い存在です。
訪問看護は、自宅で安心して暮らせるように本人や家族のケアまで、様々なサポートを行ないます。疾病や状態等により、対象となる保険や費用、利用方法も異なりますので、主治医やケアマネジャー、訪問看護ステーションとよく相談し、利用することが大切です。
-
Q
 排せつの介助について知りたい
排せつの介助について知りたいQ
最近、父に介護が必要になり在宅介護を始めました。排せつの介助に苦心しています。どのようにサポートすればいいか教えてください。
A
排せつはとてもデリケートなことのため、介護する人も介護される人もお互いに負担が大きくなります。身体状況や排せつの状態に応じた排せつ介助のポイントや工夫についてご説明します。
排せつの方法と介助のポイント
介護される方の身体状況に合わせた適切な排せつ方法を選ぶために、排せつ方法の種類と特徴、どのような点に気をつけたらよいか介助のポイントをお伝えします。
◎トイレ
足腰が弱い高齢者には、和式よりも腰かけられる洋式がおすすめです。立ち座りの補助や転倒防止用の手すりがあると安心です。
■介助のポイント
介護される方が一人で歩くことができる場合も、転倒しないように付き添って見守ります。
ズボンや下着の着脱、便座に座る、排せつ後にトイレットペーパーで拭くなど、一連の動作のなかでできる部分は自分でしてもらい、できない部分のみ声をかけながらサポートをしましょう。座位が保てる場合は、排せつが終わるまでトイレの外で待機するなど、プライバシーに配慮しましょう。排便後にうまく拭けない場合は、ウォシュレットやおしり拭きなどを活用しましょう。◎ポータブルトイレ
本体と便座、排せつ物を入れるバケツやふたなどが一体になっていて、持ち運べるタイプの便器です。寝室とトイレが離れていて移動するのが大変な場合や、夜間に何度もトイレに行く人などに向いています。日中は普通のトイレを使い、夜間のみポータブルトイレを使用するという方法もあります。
※購入には介護保険が利用できる場合があります。詳しくは、ケアマネジャーに確認ください。
■介助のポイント
ポータブルトイレを使う場合も可能な限り本人に任せ、できないことのみを介助するようにしましょう。転倒などに注意して必ず目を離さずにそばで見守るようにしましょう。排せつ物をそのまま放置しておくと室内に臭いが染み付いてしまいます。排せつ後はその都度内部のバケツをトイレまで持って行き中身を捨て、バケツを洗いましょう。また、ポータブルトイレの中には、臭い対策機能がついたものもあります。排せつ物を密封してくれる自動ラップ式トイレや微生物の力で排せつ物を分解するバイオトイレ、水洗式ポータブルトイレなどを選ぶことで、臭いに関する悩みを減らすことができます。消臭剤の利用もおすすめです。
◎尿器・便器
ベッドで横になった状態で尿や便を受けることができる容器です。尿意や便意はあるものの、ベッドから起き上がれない人に向いています。尿器には男性用と女性用があります。
■介助のポイント
男性は仰向けか横向きに寝た状態で、女性は仰向けの状態になってもらい尿器を陰部にあてます。 可能であれば、尿器は自分で持ってもらいましょう。上半身を上げ、座位に近い姿勢にすると腹圧がかかり排尿・排便しやすくなります。
下腹部にタオルをかけてプライバシーに配慮し、排せつ中は近くで待機します。排せつが終わったらおしり拭きや洗浄用ボトルを使って陰部を清潔にします。トイレットペーパー2~3枚を便器のなかに入れておくと後始末がしやすくなります。寝たきりの方や自力での排せつが難しい方のための「自動排泄処理装置」もあります。センサーが感知して排せつ物を自動吸引してくれるため、介護する人・介護される人の身体的・精神的な負担を軽減できます。◎介護用おむつ
介護用のおむつには、パンツタイプ、テープタイプ、尿もれパッドの3種類、紙タイプと布タイプがあります。尿もれパッドとテープタイプを組み合わせて利用することもあります。選ぶ際はサイズや吸収力だけでなく、自立や車いす利用、寝たきり、認知症の有無など心身の状況にあったものを選びましょう。
※おむつ購入の支援や補助金が出る場合があります。お住まいの自治体に問い合わせてみましょう。
■介助のポイント
おむつ交換の流れは、古いおむつを外す、洗浄・清拭をおこなう、新しいおむつを付ける、衣服を整える、古いおむつを処理するです。
おむつを交換する際は、おむつのサイズが合っているか、おむつの中心線がずれていないか確認しましょう。また、動作ごとに声をかけながらおこない、皮膚や排せつ物の状態をチェックすることも大切です。※排せつ介助の際は、おしり拭きや使い捨て手袋、洗浄用ボトル、介護用エプロン、新聞紙、トイレットペーパー、消臭剤などを用意しておきましょう。
排せつ介助の際に気をつけてほしいこと
1. 自尊心を傷つけない
排せつの介助は介護される人にとって申し訳なさや恥ずかしさなどを感じやすいため注意が必要です。介護される側が不快な気持ちにならないように配慮して、排せつに失敗してしまったとしても、叱ったり、慌てたりせずに対応するように心がけましょう。
2. 手を出しすぎない
つい手を出したくなる場合でも、本人ができることはなるべく自分でおこなってもらいましょう。介護される人の様子を見守りながら、適宜声かけやサポートをする姿勢が大切です。
3. 急かさない
排せつ介助は介護される人のペースにあわせておこないましょう。トイレまでの移動や排せつに時間がかかっても焦らず見守り、コミュニケーションや声かけによってリラックスできる雰囲気づくりが重要です。
何度もトイレに行ったり、頻尿や排せつに時間がかかったりするようなら医師に相談してみましょう。4. こまめな水分補給を促す
排せつの介助を頼むことに申し訳なさを感じてお茶やお水を飲みたがらない方や我慢する方がいます。水分不足によって脱水症状や便秘につながるなどさまざまなリスクがあるため、こまめに水分補給を促しましょう。介護される方が気兼ねなく介助を頼めるよう声かけや環境づくりを心掛けてください。
排せつに関して不安なことや疑問があれば担当のケアマネジャーや介護スタッフに相談してみましょう。介護保険の訪問介護や訪問看護サービスを利用して介護スタッフに介助のやり方を教えてもらうのもよいでしょう。介護する人もされる人もお互いが気持ちよく過ごせる方法を探してください。
-
Q
 福祉用具は「借りる」「買う」のどちらが良いですか
福祉用具は「借りる」「買う」のどちらが良いですかQ
介護保険の福祉用具には、レンタルと購入のどちらも可能な商品があると聞きました。それぞれのメリットや注意すべき点、また選ぶ際のポイントを教えてください。
A
2024年4月から、介護保険の対象となる福祉用具の一部について「レンタル(貸与)」か「購入(特定福祉用具販売)」の選択ができるようになりました。これまで貸与が基本だったものも、利用者の状態や生活スタイルに合わせて柔軟に選べるようになっています。
ここでは制度のポイント、選ぶ際の目安、そして実際に検討するときの流れをご紹介します。選択制の対象となる福祉用具(2024年4月〜)
介護保険で福祉用具の「レンタル」と「購入」を選べるのは下記の3種類です。
これらは従来「レンタル」が基本でしたが、ご本人の使い方や状態、利用期間に合わせて「購入」も検討できるようになりました。●スロープ
●歩行器(※「歩行車」は除く)
●歩行補助つえ(※「松葉づえ」は除く)
レンタルと購入のメリット・デメリット

◎選び方の目安
・「短期利用」や「身体状況が変わりやすい場合」 → レンタルがおすすめ
・「長期利用」や「安定して同じ用具を使う場合」 → 購入がおすすめ
利用までの流れ
1. ケアマネジャーへ相談:ご本人の状況や希望を伝える
2. 福祉用具専門相談員が提案:必要な用具の選定や試用のサポート
3. 見積もり・比較検討:レンタルと購入の費用を比較。家族とも相談
4. 契約・利用開始:決定した方法で手続きし、福祉用具の利用を開始
◎選択のコツと注意点
・まずはレンタルで試してみて、状態が安定したら購入に切り替えるといった使い方も可能です。
・身体の変化や介護度によっては対象外となる場合があるため、必ず専門家に相談しましょう。
・レンタル料と購入費用だけでなく、修理・交換時の費用負担も含めて総合的に判断しましょう。
・福祉用具を選ぶ際は、住宅環境に目を向けることも大切。住宅改修(段差解消や扉の変更など)との併用で、さらに安全・快適な環境を整えられます。
失敗しない選び方のポイント
◎利用期間・目的を明確にする
■短期間だけ必要な場合:退院直後の一時的な利用や、リハビリの経過観察中などはレンタルが適しています。
■長期・継続して利用する場合:購入のほうが結果的に経済的な場合があります。
◎身体状況の変化や、回復・進行の可能性も考慮する
■健康状態や介護度は変化していく可能性があるため、柔軟に対応できるレンタルにすることで買い替え負担を減らせる場合があります。
■身体状況や介護度が変わっても、使う目的や方法があまり変わらない用具は購入の方が合理的になることもあります。
◎費用面での総合比較
■レンタル料×利用年数、購入費用、修理・メンテナンス費用、買い替え費用をトータルで比較することが重要。短期的にはレンタルの方が安く見えても、数年単位になると購入の方が割安になるケースがあります。
レンタルか購入かを選ぶ際は、ケアマネジャーや福祉用具専門相談員と相談しながら、利用される方の身体状況や利用期間、費用面を比較して検討しましょう。また、住宅改修制度を併せて活用することで、より安全で快適な住環境を整えることが可能です。親御さんやご家族の状態・ニーズ・居住環境を総合的に考えて、最適な選択をしていただければと思います。
-
Q
 最新の見守り(スマートホーム)について教えてください
最新の見守り(スマートホーム)について教えてくださいQ
昨夏の猛暑日、実家の親がエアコンを付けずに過ごし、熱中症になりかけました。離れて暮らしているため、再び同じことが起きないか心配です。何か良い対策はありますか?
A
高齢の方は暑さを感じにくくなり、節電の意識からエアコンの使用を控えてしまうことがあります。離れて暮らしていると、日々の体調や生活の変化に気づきにくく、ご家族としてご不安も大きいのではないでしょうか。
そのような不安を補う手段として、近年注目されているのがスマートホーム機器を使った室温管理や見守りです。必要なときだけ遠隔からフォローできるため、親御さんの生活を尊重しながら、より安心して見守ることができます。スマートホームとは
スマートホームとは、家の中の家電や設備をインターネットにつなぎ、スマホや音声で操作したり、遠隔から状況を確認できる仕組みです。 エアコン・照明・電気錠・センサーなどを連携させることで、離れていても“必要なときだけそっと手助けできる”柔軟な見守りが可能になります。 また、数千円台から購入できるスマートリモコンで手軽に始められるため、大がかりな工事や高額な初期費用が不要なのも特長です。
スマートホームでできること
●エアコンの遠隔操作
外出先からでもエアコンを操作でき、つけ忘れや暑さ・寒さへの気づきにくさを補えます。
猛暑日や厳冬日の熱中症・低体温症対策として大きな安心材料になります。●室温・湿度の見守り
センサーが危険な暑さや寒さを検知するとスマホに通知が届きます。
毎日電話で確認しなくても、異変があったときだけ気づけるため、無理のない見守りができます。●電気錠(スマートロック)
鍵の閉め忘れがあっても、遠隔で施錠できます。
もし鍵を紛失した場合も、ご家族側で対応できる安心感があります。●家電の操作サポート
照明、テレビ、扇風機、空気清浄機などもスマホや音声で簡単に操作できます。
機器の操作を手助けできるため、生活をスムーズにサポートできます。ご家族が感じられるメリット
●“今日は大丈夫かな?”という日々の不安が軽くなる
●過干渉にならず、適度な距離感で見守れる
●室温・鍵・家電など、生活の安全にかかわる情報を遠隔で把握できる
●もしもの時にもすぐ対応でき、離れて暮らしていても安心が増す
●家族全員で情報を共有でき、サポートの負担も分散できる
導入時に気をつけたいこと
スマートホームは便利ですが、いくつか気をつけたい点もあります。
・親御さんの生活スタイルに合わせ、無理のない設定にすること
複雑な操作が増えると負担になりやすいため、音声操作や自動運転など“簡単に続けられる仕組み”を優先します。・プライバシーに配慮すること
必要以上に監視するような使い方は避け、センサー中心の見守りにするなど、安心して受け入れられる環境づくりが大切です。・安定した通信環境を整えること
Wi-Fiが不安定だと通知が届かない、操作が反映されないなどの不具合が起きるため、導入前に確認しておくと安心です。利用までの流れ
スマートホームは、難しそうに見えても基本的な設定はとてもシンプルです。機器選びや初期設定に不安がある場合は、家電量販店やメーカーのサポート窓口を利用しましょう。
①機器をそろえる
スマートリモコン、スマートスピーカー、電気錠、センサー、Wi-Fi環境などを準備します。②アプリで家電を登録
専用アプリの「機器追加」からWi-Fiにつなぐだけで設定できます。③音声操作・自動化の設定
「エアコンつけて」などの音声操作や、暑い日や寒い日に自動で冷房・暖房が入る設定もできます。④家族のスマホにも共有設定
室温確認、鍵の状態確認、通知受信などが遠隔で行えます。スマートホームは、親御さんの暮らしに静かに寄り添い、ご家族の不安を和らげてくれる心強い仕組みです。季節ごとの危険に気づきやすくなり、離れて暮らしていても一年を通して安心を届けられます。導入にあたっては、親御さんの生活スタイルに配慮し、負担の少ない範囲で必要な機器を選ぶことが大切です。 最初は一緒に操作を確認しながら、親御さんが安心して使い続けられる環境を整えていきましょう。
-
-
 生活の場
生活の場
-
Q 住み慣れた我が家でもっと快適に暮らしたい
Q
築30年が経つ我が家。設備なども古くなり、少しずつ住みにくさを感じるようになりました。家族からはリフォームを勧められていますが、まだ早い気がして迷っています。他によい方法はありませんか?
A
住み慣れたご自宅に不便やストレスを感じるようになったら、これから先の住まい、暮らし方を見直すタイミングです。リフォームで解決できることもありますが、費用も時間もかかるため事前に十分な検討を行う必要があります。
今回はその前にできるちょっとした工夫や暮らしをより安全に快適にするための備えをご紹介します。整理整頓でゆとりのある生活動線に
- ●床や廊下にある不要なものを片付け、よく歩く通路の障害物を取りのぞく
-
●量が多い場合には、
一人でやりきろうと思わずプロの整理整頓サービスを利用する
家庭内での事故やケガを予防する
- ●ヒートショック対策として温度差のある浴室やトイレに電気式暖房器具を設置する
- ●転倒防止のために、敷居など室内の段差を解消するスロープを設ける
- ●トイレやバスルームに立ち上がりを助ける手すりを設ける
身体に負担のかかる動作を減らす
- ●階段の上り下りの負担を軽減するため、2階の寝室を1階に移動する
- ●収納棚を使いやすい高さに調整する
- ●玄関の上り框の段差をゆるやかにする踏み台を設置する
- ●入浴時の立ち座りを楽にするシャワーチェアを導入する
- ●室内の開き戸を開閉しやすい引き戸に変更する
危険の多い場所は早めに対策することが大切です
-
Q 車いすの父が快適に暮らせるよう自宅をリフォームしたい
Q
同居する父が脳梗塞を患い、リハビリ病院に入院中です。今も左半身に麻痺が残り、車いすが必要な状況です。退院後、自宅で快適に過ごせるようにリフォームを考えています。どんなことに注意したらよいでしょうか。(介護保険:要介護3)
A
お父様の身体状況の変化には、お父様だけでなくご相談者様も大変なショックだったのではないでしょうか。まずは、お父様が車いすでも安全かつ快適に過ごせる住環境に整えるリフォームのポイントをご紹介しましょう。
1 お父様の心身の状況・生活リズムの把握
麻痺の有無、筋力の低下など障害の状況、 リハビリの進捗状況、起床、食事、 排せつ、入浴など一日の生活リズムを把握しましょう。
2 車いすの移動、介護に必要なスペースの確保
廊下や間口に車いすが無理なく通れるだけの幅があるか、 室内及び玄関の出入り口に通行の妨げとなる段差がないか、 トイレや浴室に介護者のスペースは十分確保されているか確認し、 リフォームが必要な箇所を洗い出しましょう。
3 高齢者向けリフォームに適した業者の選定

リフォーム業者を選択する際の注意点として、 高齢者向けリフォームの経験がある、 介護保険住宅改修助成制度の手続きを行なったことがある、 など事前に確認しておきましょう。 また福祉住環境コーディネーター(※)資格者の有無も 選択のポイントとなります。
※福祉住環境コーディネーターとは、 高齢者や障害者にとって住みやすい住環境を整備するために必要な 専門知識や情報を持ってコーディネートを行なう者。
4 介護保険制度の活用
介護リフォームには補助金対象の工事があり、条件を満たしていると補助金が支給されます。 介護保険制度や自治体が行なっている助成制度とその申請方法について、 自治体の介護保険課や地域包括支援センターに相談してみましょう。
-
Q 親の有料老人ホームを探したい
Q
私の両親は近県で二人暮らしをしていましたが、昨年母が亡くなり、現在父一人で暮らしています。自分なりに家事をこなしながら生活していますが、80歳という高齢のため心配でなりません。
私の家に同居できるスペースがないので、近くの有料老人ホームへ入居してくれればと思っています。どのように探せばよいですか。A
有料老人ホームは、入居時の心身状況に応じて検討すべき施設のタイプが異なります。まずはお父様の現状やご希望を確認しましょう。
費用・サービスの質・施設の設備などの面で多様化していますので、じっくり調べ、実際に見て、慎重に検討する時間が必要です。住まい探しのステップ
1 ニーズを確認する
- ●親や家族の希望、課題を整理する
- ●どのようなシニアライフを過ごしたいのか希望する生活像を明記する

2 知識と情報を収集
- ●介護施設、老人ホームなどの種類や入居対象者・費用・提供サービスの知識を得る
- ●インターネット・本など複数の媒体から情報を収集する
- ●良いことばかりでなく、「マイナスの情報」にも耳を傾ける

3 資金計画を立て、施設をピックアップし、資料を請求
-
●予算の目処がついたら、条件に合う施設やホーム、住宅に資料を請求
※内容をよく読んで確認しましょう。
◎請求する資料
- ●パンフレット・料金表
-
●重要事項説明書
事業者の概要や料金、サービスの内容、スタッフの勤続年数、入居者の平均年齢などを説明した資料です。パンフレットなどでは分からない詳細な内容が記載されていますので、入居を検討する際はよく確認し、疑問や不明な点があれば事業者に確認しましょう。
- ●食事メニュー表やアクティビティプログラム

4 見学
- ●スタッフの対応や施設の雰囲気を確認
-
●どのような方が暮らしているのか、入居者の表情を観察
※自分が居住したときの暮らしをイメージしてみましょう。
◎体験入居
滞在してみると分かることがあります。食事・スタッフの対応・入居者の印象など自分の目と耳で確認しましょう。施設やホーム、住宅によっては、体験入居が出来ない場合があります。

5 不明なところ、疑問点の確認
契約前に、「重要事項説明書」や「サービス内容」などの資料に目を通し、疑問や不安は納得するまで説明を受けましょう。

6 契約・入居
契約には「保証人」や「身元引受人」が必要です。いない場合は事前に運営事業者へ相談しましょう。
-
Q 有料老人ホーム見学のポイントを知りたい
Q
一人暮らしの74歳の父が骨折。介護が必要になった父は「子供の世話になるよりも有料老人ホームに入居したい」と希望しています。自宅近くの有料老人ホーム情報を集めて父と一緒に見学しようと考えていますが、どんな点に注意したらよいですか。(介護保険:要介護2)
A
有料老人ホームを探す際、必ず行なっていただきたいのは「見学」と「体験入居」です。ホームの外観や設備などはパンフレットやホームページを見ればわかるかもしれませんが、実際に入居中の方の様子や雰囲気まで知ることはできません。
見学前に確認いただきたいホームの情報収集と見学時のチェックポイントをご案内します。見学までに確認しておきたいこと
見学する前にパンフレットや重要事項説明書などの資料を取り寄せ、ホームに関する情報を確認しましょう。特に重要事項説明書にはホームの概要や費用、提供されるサービス内容、スタッフの保有資格などパンフレットではわからない情報が記載されています。
項 目 チェックポイント ホーム類型 □介護付 □住宅型 □健康型 入退去の条件 □年齢 □要介護度 □医療行為 費用について □入居金や月額利用料の内訳 □支払い方法 経営母体 □経営母体 □介護事業の実績 ケアの体制 □介護スタッフの体制は基準の3:1以上か
□看護スタッフの対応時間医療の体制 □医療機関との連携(往診・診療科目等) ケアデザイン作成資料 チェックポイントより一部抜粋
見学のポイント
入居後の生活をイメージしながら、スタッフとのコミュニケーションの様子や入居者の表情などを観察しましょう。
また入居者の平均年齢・平均介護度は、そのホームへの入居を検討している方(自分・親)の状態に適しているかを見極めるための重要な情報のひとつです。
年間の入退去者数や退去先(自宅や病院)を聞いてみるのもよいでしょう。例えば、退去先に病院が多い場合、医療的処置が多くなったときホーム内で対応できない可能性が見えてきます。身体介護が必要な方は、食事、入浴、排泄などのケアが本人の状態にあわせて行なわれているかなどのチェックも必要です。項 目 チェックポイント 立地 □交通の便 □医療機関 □周辺環境 等 入居者
スタッフの様子□入居者の表情 □入居者の平均年齢
□スタッフの保有資格 □スタッフの勤続年数設備 □共有スペースの明るさ
□バリアフリーに対する工夫食事 □治療食(塩分・カリウム・カロリー等)
□食事形態(刻み食・ソフト食 等)入浴・排泄 □週の入浴回数・希望に応じた入浴が可能か
□排泄介助が行われているか家族との係わり □入居者の外出・宿泊 ケアデザイン作成資料 チェックポイントより一部抜粋
体験入居
夜間のホームの雰囲気やスタッフの対応、入居者の様子は見学だけでは知ることができません。実際にホームでの生活を体験しましょう。見学時に体験入居の有無や費用、体験可能な日数等を調べておきましょう。
またご家族もなるべくホームを訪れ、生活の様子などを確認してください。体験入居中はできるだけリビングなどに出て他の入居者と話したり、積極的にレクリエーションやイベントへ参加してみましょう。
-
Q
 「サービス付き高齢者向け住宅」について知りたい
「サービス付き高齢者向け住宅」について知りたいQ
一人暮らしの父が「サービス付き高齢者向け住宅」に入居したいと言っています。有料老人ホームとは違うのでしょうか。
A
お父様が入居を考えておられる「サービス付き高齢者向け住宅」は2011年に厚生労働省と国土交通省によって整備された高齢者のための住まいです。サービス付き高齢者向け住宅の特徴や有料老人ホームとの違いについてご説明します。
サービス付き高齢者向け住宅とは
サービス付き高齢者向け住宅(以下、サ高住)は、バリアフリー対応の建物に福祉などの専門職による『生活相談と安否確認(見守り)』といった安心のサービスが付いた高齢者向けの賃貸住宅です。介護を必要とする高齢者を対象とした介護施設と比べると、比較的自由度の高い生活が送れるよう配慮された住まいです。
サ高住と有料老人ホームとの違い
サ高住と有料老人ホーム(介護付)の違いについて以下の表にまとめました。
サ高住と有料老人ホームでは暮らし方が異なります。サ高住は自宅に近い環境で自分のペースで暮らすことができますが、有料老人ホームは、食事や入浴、レクリエーションなど1日のスケジュールがあらかじめ決められているところが多く、集団で生活する雰囲気が強くなります。
※利用権契約とは、居室や共有部などの居住部分を利用するための権利と介護サービスや生活支援などを利用するための権利を一体化した契約のこと
サ高住を選択する際の注意点
サ高住は高齢者が安心して生活ができる住まいとして整備されていますが、住宅によって設備や提供サービスが大きく異なるため、注意が必要です。サ高住への入居を考える際は以下の点をよく確認しましょう。
① 提供サービスの内容と費用
・食事、掃除や洗濯などの生活支援サービスやレクリエーションなどオプションサービスの有無と費用
・夜間の緊急時対応(スタッフ24時間常駐、警備会社に委託)や駆け付け費用の有無
② 介護や医療が必要になった際の対応と費用
・介護サービスの提供方法や介護事業者を選択する際のサポートの有無、費用
・協力医療機関の有無や往診などサポートの内容、費用
③ 退去要件
・重度の介護状態や認知症の進行、医療ケアが必要な場合など。退去に応じた介護施設の紹介の有無もチェック
サ高住での暮らしの様子や提供されるサービスの内容、介護が必要になった際の対応などを知るために、お父様とご一緒に見学されることをおすすめいたします。
-
Q
 「シニア向け分譲マンション」について知りたい
「シニア向け分譲マンション」について知りたいQ
築40年の戸建てに住んでいますが、管理やメンテナンスが大変になってきたため、マンションに住み替えたいと考えています。駅前に建設中のシニア向け分譲マンションが気になっていますが、一般のマンションとどのような違いがあるのでしょうか。
A
シニア向け分譲マンションは概ね50歳以上のアクティブシニアを対象とした分譲マンションで、一般のマンションよりもシニアにとって安心・安全の設備とサービスを備えています。シニア向け分譲マンションの特徴や費用、選ぶ際の注意点等をご説明します。
シニア向け分譲マンションとは
「シニア向け分譲マンション」とは、高齢者向けの設備・サービスが付いた分譲マンションのことです。バリアフリー設計で24時間のフロントサービスや緊急時対応など、シニアが安心・安全に暮らせる住まいをコンセプトにしています。また、物件によって違いはありますが、レストランや大浴場、カラオケ等を楽しめる共用部や家事代行など、より快適に過ごすための設備やサービスが付いていることが多いのも特徴です。
特定の定義や法律に基づいた高齢者の住まいではなく、あくまでも一般のマンションと同じ位置づけのため、資産として残すこともできます。シニア向け分譲マンションの特徴
シニア向け分譲マンションは、一般のマンションと比較すると安全性が高いのが特徴です。
手すりの設置や引き戸の採用の他、座って靴の脱ぎ履きができる玄関ベンチや室内での異変を感知して自動で通報する生活リズムセンサー、もしもの時の緊急通報装置等、シニアが安全に暮らせるような設備や機器を導入しています。
近年では、クリニックや介護サービス事業所を併設し、介護・医療面の機能を充実させた物件も増えています。メリットとデメリット
シニア向け分譲マンションのメリットとデメリットを理解した上で、購入を検討しましょう。
メリット デメリット - ●シニアが暮らしやすい住環境とサービスを整えている
- ●外出や外泊など、自由な生活を送ることができる
- ●売却や譲渡、賃貸、リフォーム等を自由に行うことができる
- ●一般のマンションに比べて共用設備やアクティビティが充実している
- ●同年代の入居者と交流を楽しむことができる
-
●物件の数が少ない
(選択肢が少ない) - ●一般のマンションに比べ、分譲価格や管理費が高い
- ●認知症や重度の要介護状態になると、住み続けることが難しい場合がある
- ●中古市場が成熟していないため、スムーズに売却ができないことがある
- ●管理組合運営を所有者が担う物件が多い
入居にかかる費用
◎初期費用
物件の購入費と不動産取得税等の諸経費がかかります。価格は、立地や築年数、建物のグレード等によって異なります。また、一定の年収があれば、通常の分譲マンションと同様に住宅ローンの利用も可能です。
◎月額費用
一般的な分譲マンションと同様に、管理費や修繕積立金の支払いが必要です。その他、生活サポート費やレストランの利用料などがかかります。月額費用の目安は約10~20万円です。 介護サービスを利用する場合は別途費用が必要となります。
選択する際の注意点
◎設備・サービス
シニアが安心・安全に暮らせることをコンセプトにしている住まいが多いですが、提供されるサービスの内容や範囲、介護・医療ニーズへの対応は事業者によって大きく異なります。 ご自身のニーズやライフスタイルに合った暮らしを送ることができるのか、設備や提供される生活支援サービス、介護・医療対応をよく確認しましょう。
◎リセール(再販)
シニア向け分譲マンションは「資産として残せる」ことが大きな魅力ですが、入居対象者が限定されていることで売却期間が長期化したり、周辺相場に比べて価格が大幅に下落している物件も見られます。相続人が入居をせず、売却もできなかった場合は、一般分譲マンションよりも比較的高額な管理費負担義務だけが残ることもあるため注意が必要です。
◎介護が必要になった時の対応
介護度が低いうちは在宅サービスなどを利用しながら生活を続けることができますが、認知症や寝たきりなどの重介護になった場合は、住み続けることが難しくなることも考えられます。テナントとして介護事業所が併設されている物件も増えていますが、どの程度の身体状況まで住み続けられるのかをよく確認しましょう。
相談場所
◎老人ホーム紹介センター
◎不動産仲介会社
◎各シニア向け分譲マンションの事業者
シニア向け分譲マンションは、自由な生活を送りつつも、必要に応じて見守りやサポートを受けながら生活をしたいという方にとって魅力的な住まいといえます。一方で、初期費用や月額費用が一般的なマンションと比べると高額になることや、将来介護が必要となった場合のことも考慮しておくことが必要です。
シニア向け分譲マンションの特徴やメリット・デメリット、注意点を踏まえたうえで、慎重に住み替えを検討しましょう。
-
Q
 ホスピス住宅とはどのようなところですか
ホスピス住宅とはどのようなところですかQ
母が末期がんの告知を受け、緩和ケア病棟への入院を希望しましたが空きがないといわれました。知人からホスピス住宅をすすめられましたが、ホスピス住宅とはどのようなところですか。
A
ここ数年、「ホスピス住宅」と呼ばれる終末期医療を提供する施設が増えています。24時間体制で看護師などから痛みを和らげるための緩和ケアを受けられるため、不安を抱えるご本人や家族にとって大変心強い施設です。今回は、ホスピス住宅の特徴や入居のポイントについてご説明します。
ホスピス住宅とは
ホスピス住宅とは、末期がんや難病等の人に緩和ケアなどを提供して看取りまでおこなう、病院と自宅の中間に位置するような施設です。
「ホスピス住宅」という制度上の施設類型はなく、住宅型有料老人ホームやサービス付き高齢者向け住宅に訪問看護事業所と訪問介護事業所を併設して、医療サービスや介護サービスを提供しているところが多いです。ホスピス住宅の特徴
ホスピス住宅は従来の高齢者施設等と異なる点が多いため、特徴をよく理解したうえで入居を検討しましょう。
◎手厚い医療・介護サービスの提供
医療ケアや緩和ケアは医療保険の訪問看護サービスを利用します。がん専門看護師や認定看護師など知識と経験が豊富な看護師が施設に常駐し、24時間365日対応してくれます。身体介護やリハビリ、生活支援は介護保険や障害福祉サービスを利用します。
◎入居対象者が限定されている
末期がんや神経性難病など医療依存度の高い人を対象としています。原則、医療保険の訪問看護が受けられることを条件としている施設が多く、入居者が限定されています。
◎24時間の訪問診療体制
入居者の心身の状態や病状に応じて訪問医がオンコールで駆けつける体制が整えられています。また、鎮痛剤や医療用麻薬を使用した疼痛コントロールなどで穏やかに過ごせるよう24時間体制でサポートしてくれます。
◎自由度が高い過ごし方ができる
病院に比べて自由度が高い暮らしができます。入居者や家族の希望をできるだけ叶えられるよう、過ごし方や食事などに制限が少なく、家族の面会や宿泊にも柔軟に対応してくれます。
ホスピス住宅を検討する際のポイント
ホスピス住宅への入居を選択する際は、下記のポイントよく確認しましょう。
◎希望エリアにホスピス住宅があるか調べる
ホスピス住宅は、まだ運営事業者が少なく、全国に展開しているところはありません。希望のエリアにホスピス住宅があるか情報を収集しましょう。下記の代表的なホスピス住宅のホームページをご参照ください。運営事業者は増加の傾向なため、最新の動向にも注目していきましょう。
◎入居対象者に該当するかを確認する
ホスピス住宅は、前述の通り入居対象者が限定されています。また、施設によって入居要件が異なりますので、入居の対象となるかを施設に問い合わせましょう。
◎医療サービスの内容を確認する
酸素吸入や人工呼吸器の管理、IVH(中心静脈栄養)、吸引などホスピス住宅で受けられる医療サービスを事前に確認しましょう。抗がん剤投与など積極的な治療を望む方は対象になりませんので、注意が必要です。
◎家族との面会や宿泊、過ごし方などを確認する
ホスピス住宅は、人生の最期を家族と一緒に過ごす大切な場となります。面会や宿泊の方法・時間等に決まりがあるのか、外出が可能か、希望の過ごし方が送れるのかなどを事前に施設担当者と話し合いましょう。
ホスピス住宅は、自宅で生活するのが難しい末期がんや難病の人が、自宅に近い環境で最期まで過ごせるように配慮された住まいです。医療機関との違いや選択する際の注意点をよく理解したうえで入居を検討することをお勧めいたします。
-
-
 暮らし
暮らし
-
Q エンディングノートの使い方を教えてください
Q
70代で一人暮らしをしています。今は元気ですが今後介護が必要になったり、認知症になったりしたらと不安に思うようになりました。先日、書店で「エンディングノート」を見つけたのですがどのように利用するものでしょうか。
A
エンディングノートとは、人生、お金、介護、医療(終末期)、葬儀のことなど自分が希望する暮らしに必要な情報を整理し、家族や周囲の人に伝えるための連絡帳です。高齢になると人の手を借りたり、介護を受けたりする機会が多くなりますが、エンディングノートを通して自分の性格や大切にしている習慣、要望を伝えることで、家族や介護する側と良い人間関係を築く助けになります。
まずは、これまでの人生の歩みを振り返りながら、趣味や仕事の経験、好きな食べ物などを気楽に書いてみてはいかがでしょうか。次のステップとして介護が必要になった時のお金の使い方や延命治療についても考えてみましょう。書き進めているうちに気持ちも整理でき、老後の不安解消に役立つはずです。書き留めておきたい項目
医療 既往歴、延命処置の希望など 介護 介護を受けたい場所、費用のことなど 財産 預貯金、その他金融資産、不動産など 葬儀・お墓 場所、埋葬方法の希望など 住 生まれた場所、最も印象に残っている場所
大切にしている家具や食器など食 好物、嫌いなもの、アレルギーの有無
アルコールの摂取など衣 身だしなみのこだわり(靴の好み、髪型など)
好きな洋服の色やデザイン趣味嗜好 好きなテレビ番組、音楽(歌手)、映画など
昔やっていた趣味愛称 友人や家族から呼ばれていた愛称など
-
Q 父が亡くなり悲しむ母親をサポートしたい
Q
元気だった父が末期がんと宣告され、わずか2 週間で急逝してしまいました。一人暮らしになった母は夜眠れなくなり、食欲もない様子で泣いてばかりいます。以前のように明るい母に戻って欲しいのですがどのようにサポートすればよいのでしょうか。
A
お父様が急逝され、お母様もご相談者様も大変おつらい思いをされているかと思います。遺された人は悲しみだけではなく、後悔、自責感、無力感、不公平感などさまざまな感情を抱いていらっしゃいます。
お母様を支えていくためには、寂しさや戸惑いなど心の中にあることを何でも話してもらい、その思いを受け止め、心身の状態に応じたサポートを行うことが重要です。感情の起伏が激しくなっても叱ったり責めたりしないようにしましょう。グリーフケアとは
身近な人と死別しつらい思いをしている人に寄り添い、悲しみから立ち直れるよう支援することを言います。同じ家族だからこそできるケアもありますが、つらい時には専門家の助けを求めることも大切です。
最近では電話で気軽に相談できる窓口から専門家によるカウンセリング、経験者が集まって話し合う自助グループ、グリーフケアを診療として取り入れている医療機関などさまざまなタイプがあります。◎グリーフケアをおこなう際のポイント
●大切なことは、心の中にあることを“何でも話してもらうこと” です。
お話がしやすい雰囲気づくりや環境を心掛けましょう。●遺された人は悲しみだけではなく、怒り、自責感、無力感、不公平感などさまざまな感情を抱いていらっしゃいます。感情の起伏が激しくなっても叱ったり責めたりしないようにしましょう。
●大切な人と死別したショックや悲しみを受け入れるまでの時間は人それぞれです。無責任な励ましや気休めの同意、悲しみの比較、回復を急かしたり考えを押し付けたりすることは避けましょう。
●死別により起こる変化は心や身体だけではありません。一人暮らしになったり、就労の必要性がでたり、慣れない家事を行ったりと生活環境や役割などに変化が生じることもあります。困っていることはないか確認し、具体的なサポート内容を持ち掛けて不安や負担を軽減していきましょう。
◎ご自分でできること
-
●悲しみを受け止める
大切な人を亡くした時に悲しむことは自然なことです。寂しさや怒り、戸惑いなどご自分の中にある思いをそのまま受け止めてください。
-
●言葉にして感情を吐き出す
大切なことは、悲しい気持ちや故人との思い出、困っていること、不安に感じていることなど何でも心に浮かんだことを話すことです。誰かに話すことがつらい時は、無理せず日記などを使うのも良いでしょう。
-
●ひとりで苦しまずに周囲に頼る
悲しみや苦しみはひとりで抱え込まず、身近な人の力を借りることも大切です。難しい時は、医師や専門家などに相談することもできます。
-
●健康的な生活を心掛ける
バランスの良い食事や適度な運動は、ストレスの解消やリラックス効果が得られ、良質な睡眠にもつながります。無理のない範囲でできることから始めましょう。
相談窓口
一人で頑張ろうとせずつらい時には助けを求めることも大切です。お母様のご希望や症状に合わせてご利用を検討してみてください。
◎電話相談
シニアダイアル(公益財団法人東京YWCA)◎がん患者やご家族の相談窓口
マギーズ東京(認定NPO法人マギーズ東京)◎専門家によるカウンセリング
グリーフ・カウンセリングセンター(GCC)◎グリーフケアを診療として取り入れている医療機関
国立がん研究センター中央病院(家族ケア外来)◎自助グループ
生と死を考える会 -
●悲しみを受け止める
-
Q 高齢の父に運転免許証を返納させたい
Q
84歳の父は普段から車を運転していますが、車をこすったり急ブレーキをかけたりすることが多くなり心配です。
先日、父と運転免許証の返納について話し合いましたが、買い物に不便だと言って応じてくれません。父を説得する良い方法はありませんか。A
近年、高齢ドライバーが引き起こす交通事故が増加し、運転免許証を自主返納してもらいたいと考えているご家族が多いのではないでしょうか。しかしながら車が暮らしに欠かせない移動手段となっている高齢者にとって、返納という決断は簡単なことではありません。
高齢ドライバーに免許返納を納得してもらえる説得法を紹介します。運転の「目的」「意味」を理解しながら説得しましょう
運転する「目的」や「意味」は人それぞれです。まずは、ご本人の運転に対する思いを共有し、運転を中止することで必要となる支援についても一緒に考えていきましょう。
◎車が日常生活に必要な場合

自動車の代わりとなる移動手段や支援を探す
- 例
-
●ご家族が運転する車に乗る
●公共交通機関を利用する
●病院の送迎バスを利用する など
◎運転が生きがい・楽しみの場合

運転以外の楽しみや生きがいとなる活動を一緒に探す
- 例
-
●交流ができる場(サークル活動、カルチャーセンター、
老人クラブ、フィットネスクラブ)へ参加する
●ご家族で旅行をする ●介護保険通所型サービスを利用する
●貸農園での活動 ●ボランティア活動など
免許の更新に合わせて返納を促しましょう
75歳以上の免許更新には「認知機能検査」と「高齢者講習」の2つが義務付けられています。検査結果が75点以下の場合(「記憶力や判断力が少し低下している」、48点以下は「認知症の疑い有り」)は免許の返納を促すタイミングです。
不安があれば医療機関にて正確な診断を受けましょう
認知症の不安がある場合は、できるだけ早く医療機関を受診し、正確な診断を受けましょう。医師から認知症の症状が見られることと運転の危険性について説明してもらい、運転免許の返納を説得しましょう。
説得が難しい場合、警察に相談しましょう
運転が危険だと感じたら、認知症であるかどうかに関わらず運転を継続することは望ましくありません。説得が難しい場合には、警察に相談するという方法もあります。
相談窓口
◎運転適性相談窓口(警察庁)
〈安全運転の継続に必要な助言・指導〉◎各警察署の交通課警察署・免許センター
〈運転免許証の自主返納制度の説明や手続き〉◎かかりつけ医、認知症疾患医療センター
〈認知症の不安がある場合〉◎地域包括支援センター、ケアマネジャー
〈今後の暮らしや介護サービスについての相談〉
-
Q 実家の片付けをしたい
Q
実家に物が多く、転倒や火災が心配です。親が元気なうちに片付けをしたいと思うのですが、片付けの話になるそのうち片付けると言って全く進みません。何か良い方法はないでしょうか。
A
実家を片付ける際は、子供側が一方的に進めるのではなく、親御さんの意向や感情をくみながら行うことが大切となります。話を切り出すタイミングや片付けの進め方等、お互いが気持ちよく取り組めるように片付けのポイントをご紹介します。
実家の片付け。物の量が多い、どこから始めればいいのかわからない、どこに何があるかわからない、ケガをしそうで危ない…などの悩みは多くの方に共通です。実家の片付けを行う際は、きれいに整理整頓することだけでなく、親御さんが安全に安心して暮らせる環境に整えるという視点も大切となります。
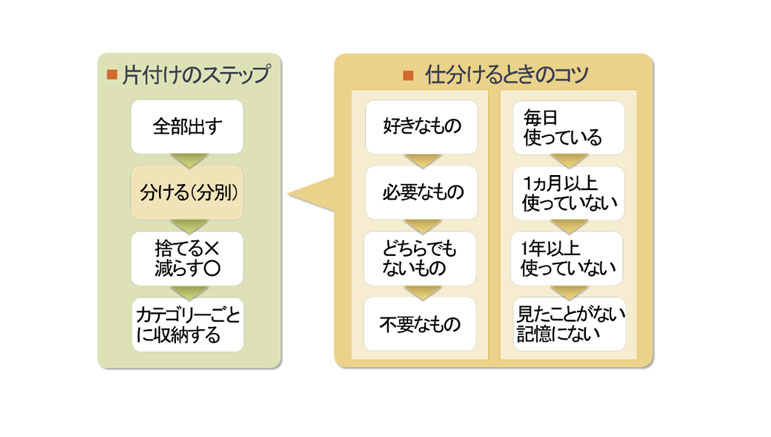
今回は、親御さんと一緒に実家の片付けを進め、少しでもお互いが安心できる暮らしづくりのきっかけにしていただけるよう、どのように実家の片付けを進めたら良いのかをまとめています。話を切り出すタイミング
実家を片付けたいと話してみたけれど親御さんが納得してくれないときは、ゆっくり時間をかけて少しずつ説明したり、片付けについて話を切り出すタイミングを工夫してみましょう。
- ●お盆やお正月など家族が集まるとき
- ●家のリフォームを検討しているとき
- ●家具・家電の買い替えを検討しているとき
- ●親が病気やケガをしたとき
- ●親が引っ越しを望んだとき
片付けの目的を説明し、理解を得る
実家の片付けは、親の承諾を得ず勝手に行ってしまうと、トラブルに発展してしまう可能性があります。まず始めに、親御さんの意向やどうして片付けが嫌なのかを確認したうえで、家を片付けることで得られるメリットについても説明して、親御さんの気持ちが家の片付けに向かうようにしましょう。
- ●物を減らすことで、つまずいたり転んだり等、ケガをするリスクが軽減され安全に暮らすことができる
- ●火事になる心配についても伝える
- ●片付け、掃除をすれば衛生的になり、親の健康に良い
- ●使わないものを処分することで、掃除がしやすくなり、気持ちもスッキリする
片付けの進め方
◎スムーズに片付けを始めるためのポイント
親御さんと一緒に家の中をチェックして、転倒やケガ、火事等の危険な場所が無いか確認しましょう。
-
●どこから片付け・整理するか決める
キッチンの棚、リビングのキャビネット、和室の押し入れなど
細かく分けて負担を少なく -
●時間を決めて少しずつ
毎日30分程度、2~3時間の片づけを毎週土曜日に行うなど -
●安全に配慮して整理
高い場所の整理や重い物の移動などは一人で行わない -
●危険な所は優先順位を高く
リフォームや道具などを活用して、早めに危険を軽減する
◎サービスを活用する
自分たちだけではスムーズに片付けができない場合は、便利なサービスを活用することも方法の一つです。整理整頓・収納に特化したサービス、定期利用や収納アドバイス付きサービスなど、状況に合わせて利用を検討してください。
親の気持ちに寄り添い、同じ目線を持って
実家の片付けを行う際には、長年使ってきたものや想い出の大事な品を処分することも多いかと思います。捨てる決断がなかなかできない場合は、写真に撮って残しておいたり、一時保管するなど、親の心の負担にならない方法を検討しましょう。親の意思を尊重し、気持ちに寄り添いながら行うことが大切です。
また、親御さんと一緒に片付けを行うことで物の整理だけでなく、将来の暮らしや介護・医療への希望や不安が確認できたり、資産や財産について話す機会にもなります。片付けのタイミングで親御さんの想いを聞くきっかけ作りになれば幸いです。
-
Q
 終活のはじめ方を教えてください
終活のはじめ方を教えてくださいQ
65歳で、夫と二人暮らしをしています。子供は二人いますが、独立しています。夫も私もまだ元気ですが、将来子どもたちに迷惑がかからないように、早めに「終活」をはじめようと思っています。具体的にどのようなことを行い、何からはじめたらよいでしょうか?
A
「終活」という言葉はだいぶ社会に定着してきましたが、具体的に何をすれば良いのかわからないという人も多いのではないでしょうか。身の回りの整理から葬式、相続、医療、介護、年金、資産管理、住まい、これからの暮らし方などと多岐にわたりますが、できることからはじめていただいて構いません。ただし、体力的なことを考えると、不用品の整理は元気なうちにはじめることをおすすめします。
終活とは

終活とは、「人生の最期のときを意識しながら、これからの人生を自分らしく生きる準備をし、亡くなったあとに備えること」です。自分の死後、周りの人に迷惑をかけないようにという気持ちで取り組まれる方も多いのですが、自分らしく最期まで充実した人生を送るためにも「終活」は必要です。終活はモノや資産を整理することだけでなく、ライフスタイルを見つめ直しこの先の人生を実り多いものにするための活動なのです。
終活でおこなうこと
終活では具体的に何をおこなうのでしょうか。以下、終活の主な6つの分野について説明します。
① 医療・介護
病気や介護が必要になった時のために、告知や延命治療、終末医療、誰にどこで介護を受けたいかなどの希望を家族に伝えておくことは大切です。また、病歴や服用している薬、かかりつけの病院・ホームドクターなどもわかると、介護が必要になったときにも役立ちます。
② 財産
これから先の長い生活には、健全な家計収支の維持が必要です。年金など定期的に入ってくる収入を把握しておくことはもちろんですが、預貯金や有価証券などの金融資産を適切に管理することも重要です。
どこにどのような財産があるのかを確認し記録しておくことは、これから安心して生活していくことにも繋がります。③ 住まい
自宅で安心して暮らせるように、住環境の整備※1をおこないましょう。また、心身の衰えや病気などの際には、高齢者住宅への住み替えや施設への入所も選択肢になります。高齢者の住まいや施設にはさまざまな種類※2があり、心身の状態によって利用できるものが異なります。それぞれの住まいのサービス内容や費用などを前もって調べておくと良いでしょう。
※1 住環境整備についてはこちら → お役立ち基礎講座「シニアの住まい」-「自宅で暮らす」
※2 高齢者住宅・施設についてはこちら → お役立ち基礎講座「シニアの住まい」-「住み替える」
④ 身の回りの整理
今のうちにできるだけモノを減らす「断捨離」をするとともに、譲りたいものは誰に何を譲りたいか、処分が必要なものは処分の方法を明確にしておきましょう。必要のないクレジットカードや銀行口座は整理して、生命保険の申請、カード類の解約など自分の死後に行う手続きをまとめておくと、家族の負担は軽くなるでしょう。
忘れてならないのは「デジタル終活」です。パソコンやスマートフォンなどに保存している各種データ(アドレス帳、写真や動画、ネットバンク・クレジットカードなどの取引情報など)です。家族に残したいものはその在りかを伝えておくこと、人には見られたくないものは自ら処分しておくとよいでしょう。⑤ 相続
相続をスムーズにするために、誰が相続人になるのか法定相続人を確認しておきましょう。
次に相続財産を整理します。相続財産には金融資産以外に不動産や会員権、さらには負債や保証債務など負の財産も含まれるため、自分の資産状況を洗い出しましょう。円滑な財産承継をするために、遺言書の作成も有効な手段です。⑥ 葬式・お墓
人生の終わり方を自分で決めたいという方は、葬儀の希望や連絡先リストを家族に伝えておきましょう。また亡くなると預金口座が凍結されるため、葬式費用や当面の生活資金を家族の口座に用意しておくことも必要かもしれません。
お墓については、永代供養墓や納骨堂など跡継ぎのいらないお墓や、散骨、手元供養などさまざまな形があります。お墓の希望について家族と話し合っておくことも大切です。エンディングノートを活用
終活の6つの分野についてお伝えしましたが、これらの内容を整理するために便利なのがエンディングノート※3です。
エンディングノートは、終活に関するさまざまな項目を書き込めるように作られています。エンディングノートのメリットは、「整理する」「伝える」ことができることです。書き出すことによって、これから生きていくために必要な情報の整理ができ、また万が一の時にはそれらの情報を家族に伝えることができます。※3 エンディングノートの使い方についてはこちら →
悩み解決!Q&A「暮らし」-「エンディングノートの使い方を教えてください」※3 エンディングノートの使い方についてはこちら → 悩み解決!Q&A「暮らし」-「エンディングノートの使い方を教えてください」
終活をはじめるコツ
「やりたいこと」から始めて、「できること」から着実に!
エンディングノートなどを活用しながら、やること・やりたいことを整理してみましょう。気の向くまま、まずは書きたい項目から埋めていき、決めかねていることや、わからないことは後回しにして大丈夫です。もっと気軽にはじめたいという方はメモ書き程度の「覚え書きノート」をオリジナルで作成するのも良いと思います。
「できること」「やりたいこと」からはじめるのが「終活」のコツです。
-
Q
 詐欺被害が心配です
詐欺被害が心配ですQ
ひとり暮らしをしている母が、詐欺被害に遭ってしまい繰り返し起こるのではないかと心配です。何か対策はありますか?
A
高齢者を狙った詐欺が増えており、その手口も巧妙化しています。お母様を詐欺被害から守るためにご家族ができる対策についてお伝えします。
高齢者が狙われやすい詐欺被害とは
特殊詐欺の被害で65歳以上の高齢者が占める割合は85.7%となっており、年々増加する傾向にあります。詐欺の手口にはさまざまな種類がありますが、高齢者に多い被害は、電話・メール・ハガキ等を利用して現金をだましとる「特殊詐欺」や巧妙な手口で不利益をもたらす「悪質商法」です。
◎主な特殊詐欺
- ●オレオレ詐欺 … 子や孫になりすまして電話をかけ、ATMでお金を振り込ませたり、家に受け取りに来てお金をだましとる詐欺
- ●架空請求詐欺 … 利用していない商品やサービスの代金をメールやハガキなどで請求してくる詐欺
- ●還付金詐欺 … 役所の職員などを装い、税金や保険料の還付金があると信じさせ、ATMでお金を振り込ませる詐欺
- ●預貯金詐欺 … 警察官などを装い、キャッシュカードの確認や取替の必要があるなどといってキャッシュカードをだましとる詐欺
◎主な悪質商法
- ●送り付け商法 … 購入していない商品を勝手に送りつけて代金を請求する商法
- ●点検・危険商法 … 耐震や排水管、シロアリ被害などの無料点検といって訪問し、危険を煽ってリフォーム契約をさせたり高額の商品を売りつける商法
- ●催眠商法 … 人を集めた会場で日用品などを無料で配布し雰囲気を盛り上げ、最後に高額な布団や健康食品などの商品を購入させる商法
ご家族ができる詐欺被害対策
① 留守番電話にして直接電話に出ないように伝える
特殊詐欺の多くは電話から始まるため、犯人と直接話をしない環境をつくることが大切です。家の電話はつねに留守番電話にしておき、家族や知り合いからの電話にはあとでかけ直すようにしましょう。また、最近の電話機には相手を確認できたり、登録番号以外の着信を拒否できたりするものもあります。電話機に後から取り付けられる警告・通話録音装置や迷惑電話ブロックなどは、特殊詐欺だけでなく悪質商法にも有効です。
② 事前に家族で合言葉を決めておく
家族だけがわかる合言葉を決めて、日頃から詐欺を防ぐシミュレーションをしておきましょう。電話でお金の話がでた場合は、一旦電話を切って自分からかけ直す習慣をつけると安心です。
③ 定期的に親の様子を確認する
実家に行った時やご近所の方にお願いして家の様子や親の様子に変化がないかを定期的に確認しましょう。チェックリストにチェックが多い場合は早めに相談窓口に連絡をしてください。
▶【高齢者の消費者トラブルを防ぐための見守りチェックリスト】を見る

④ ATMの利用限度額を低く設定しておく
利用できる金額を必要最小限に引き下げておくと、もし詐欺にあった場合でも被害を最小限にすることができます。また、クーリング・オフ制度を利用すれば一定期間の間は申込みの撤回や契約を解除できますので、速やかに手続きをおこないましょう。
⑤ 知らない人であれば対応しないように伝える
訪問販売の被害を受けない一番の方法は、応答しないこと、ドアを開けないことです。カメラつきのインターフォンであればある程度の判断はつくため、明らかに訪問販売であれば、居留守を使うようにしましょう。また、玄関先に入れる場合でもドアを開ける時は必ずチェーンをかけておくようにしましょう。
参 考
◎ 警察庁・SOS47特殊詐欺対策ページ | ストップ、オレオレ詐欺 (npa.go.jp)
◎悪質商法などから身を守るために | 消費者庁 (caa.go.jp)
◎振り込め詐欺等の被害にあわれた方へ | 金融庁 (fsa.go.jp)
相談窓口
不審な電話やメール、請求書などが届くなど「もしかして詐欺かも?」と思ったり、親の様子の変化に不安を感じた場合は相談窓口を活用しましょう。
☎ 警察相談専用窓口 ♯9110
特殊詐欺などの被害にあった、犯人から連絡があった場合など
☎ 消費者ホットライン 188
悪質商法などの被害にあった、商品や契約について不安がある場合など
☎ 匿名通報ダイヤル 0120-924-839
被疑者や犯行拠点につながる情報がある場合など
☎ 地域包括支援センター※
本人の判断能力に不安がある、認知症なのかもしれないと感じた場合など
※地域包括支援センターは、地域の高齢者の総合相談窓口です。親の居住地によって担当窓口が決まっているため、市区町村のホームページで確認するか担当課にお問い合わせください。
親が詐欺被害に遭わないためには日頃から対策をしておくことが大切です。そうはいっても、詐欺の手口はますます巧妙になっているため、詐欺被害は身近に起こりうることです。もし親が詐欺被害に遭ってしまった場合は、できるだけ早く警察や専門窓口に相談しましょう。ご家族は、親を責めずに、親が感じている不安や辛い気持ちを軽減できるようサポートしていきましょう。
-
Q
 離れて暮らす父への食事サポートはありますか
離れて暮らす父への食事サポートはありますかQ
母が体調を崩して施設に入居することになり一人暮らしになった父がきちんと食事がとれているか心配です。これまで母が家事をおこなってきたので、父はほとんど料理ができません。離れて暮らす私にできる食事サポートはありますか?
A
突然一人暮らしになられたお父様の食生活にご家族の心配が尽きないと思います。健康を維持していくためには毎日の食事が重要となりますので、離れて暮らすご家族ができる食生活のサポート方法をご紹介します。
一人暮らしになると起こりやすい食生活や体調の変化
一人暮らしになると生活環境が大きく変化します。特に家事や調理の経験が少ない男性の場合は、偏った食事や栄養不足などにより、心身に影響を及ぼしてしまうことがあるので注意が必要です。
- ●買い物や食事の準備が億劫になって食べない事がある
- ●簡単なものや好きなものばかりを食べて栄養が偏りがちになる
- ●食欲が低下して体重が減る。もしくは、食欲が増加して、体重が増える
- ●高血圧や糖尿病などの持病が悪化する
-
●食事量の減少や食欲低下によりフレイル※の危険性が高まる
※フレイルとは:「悩み解決!Q&A」内「在宅介護」
『高齢の親が要介護にならないか心配です(フレイル予防)』を参照※フレイルとは:「悩み解決!Q&A」内
「在宅介護」-『高齢の親が要介護にならないか心配です(フレイル予防)』を参照
親の現状を知る
ご家族が食事のサポートをおこなう際に大事なことは、お父様の暮らしを把握することです。まずはお父様の持病や服薬の状況、心身の状態や食生活、家事、調理のスキルなどをチェックしましょう。
- ●日頃の食事について:時間、回数、内容、形態、好き嫌い、買い物の方法・頻度、どこでどんなものを買うのか など
- ●調理機器の扱いについて:炊飯器でご飯が炊ける、電子レンジが使える、包丁があつかえる、ガス・IHコンロで料理ができる など
- ●体調について:持病、服薬内容、アレルギー、禁食、食事制限(カロリー、塩分、タンパク質 など)など
- ●口腔状況について:義歯の有無、口腔内にトラブルはないか、咀嚼・飲み込みの状況 など
ご家族ができる食事サポート
ご家族ができる食事サポートをご紹介します。お父様やご家族に合った方法を取り入れてみましょう。
●手料理を送る
一人で暮らすお父様にとって、心のこもったご家族の手料理は嬉しいもの。不足していそうな栄養を補えるメニューや日持ちするもの、冷凍できるものなどを小分けにしてクール便で送ると離れていてもコミュニケーションが図れます。
●簡単に作れるレシピを教える
初心者でも始めやすい肉や魚を焼くだけ、煮込むだけ、食材を調味料と合わせるだけなどシンプルなメニューから一緒に作ってみましょう。スマホやパソコンが利用できる場合は、動画で料理の手順を確認できるサイトを活用すると、ご家族がそばにいなくても自分のペースで料理を覚えられます。
●ミールキットサービス
カット済みの食材とレシピがセットになった料理キットを自宅に届けてくれるサービスです。メニューを考えるのが大変な場合や買い物ができない、包丁が苦手な方などに利用できます。送られてくる食材をレシピ通りに調理するだけで、栄養バランスのよい食事をとることができます。
●配食サービス
栄養バランスやカロリー、塩分に配慮したお弁当や総菜を自宅に届けてくれるサービスです。冷凍されたものがまとめて届き、好きな時に食べられるタイプや、昼食や夕食を配達スタッフが直接手渡しすることで安否確認も兼ねてくれるところもあり、一人暮らしの高齢者や離れて暮らすご家族にとって心強いサービスです。また、助成制度を設けている自治体もありますので、担当窓口や地域包括支援センターへお問い合わせください。
●ネットスーパー・宅配サービス
インターネットや電話で注文すると食材やお弁当、惣菜、日用品などを自宅に届けてくれるサービスです。買い物に行けない場合や体調が悪い時などに利用できます。使い方に不安がある場合は、ご家族が一緒におこなうなどサポートしましょう。
●家事代行サービス
自宅にスタッフがきて、買い物や食事の支度、洗い物などの家事をおこなってくれるサービスです。食材の買い出しから食の好みや栄養面に配慮した献立・食事づくり、まとめて料理をして作り置きしてもらうなど希望に応じてオーダーできます。
お父様の食事サポートは、ご本人やご家族ができる範囲で無理なく続けられるものを選ぶことが大切です。新たにサービスを導入する際は、サービス内容や料金、利用の流れなどをご家族も一緒によく確認して、サービスがお父様のご希望や状況に合っているかを定期的にチェックしながら利用していきましょう。
-
Q
 エイジテックについて教えてください
エイジテックについて教えてくださいQ
遠方に住む高齢の両親が安心して暮らせるように、エイジテックを活用したいと考えています。どのようなものがあるのか知りたいです。
A
高齢者の暮らしをサポートするエイジテックには、見守りセンサーや介護ロボット、スマート家電など、さまざまな選択肢があります。これらの技術を活用することで、安全性や利便性を向上させることができます。今回は、自宅で活用できるエイジテックについて詳しくお伝えします。
エイジテックとは
エイジテック(Agetech)は、「Age(年齢)」と「Technology(技術)」を組み合わせた造語で、高齢者の生活を支援するためのテクノロジーを指します。これらには、健康管理、見守り、移動支援、コミュニケーション支援など、さまざまな分野の技術が含まれます。
エイジテックは、高齢者が自立した生活を送ることを支援すると同時に、家族や介護者の負担を軽減する役割も担っています。自宅で活用できるエイジテックの種類
◎ 見守り
●見守りカメラ
カメラを活用して、高齢者の安全を遠隔で確認できる見守りカメラは、エイジテックの代表的なツールです。プライバシーに配慮しつつ、必要な情報を取得できる製品が増えています。最近では、AIを搭載したカメラが登場し、転倒などを自動で検知して家族に通知する機能も備わっています。●センサー技術
高齢者の動きを感知するセンサーを設置することで、転倒や異常を検知できます。例えば、ベッドセンサーは夜間の起床回数を記録し、健康状態の変化を把握するのに役立ちます。また、ドアセンサーを活用すれば、外出や帰宅のタイミングを確認することが可能です。◎ 健康管理
●ウェアラブルデバイス
心拍数や血圧、睡眠状態をモニタリングできるウェアラブルデバイスには、スマートウォッチ、スマートリング、クリップ型センサーなどがあり、高齢者の健康管理をサポートします。異常を検知すると家族や医師に通知する機能を備えたものも多く、早期対応に役立ちます。●リモート診療
リモート診療は、高齢者がスマートフォンのビデオ通話などを使って、自宅で医師の診療を受けられるサービス です。医師とオンラインで診療を受けられるため、通院の負担を軽減することができます。最近では、血圧計や心電図モニターと連携した診療アプリも登場しており、より詳細な健康管理が可能になっています。◎ スマートホーム
●音声アシスタント
音声で操作できるスマートスピーカーは、家電の操作やスケジュール管理を簡単にします。例えば、「電気をつけて」「今日の予定を教えて」といった音声指示で、日常生活がより便利になります。●スマート家電
照明やエアコンを自動で制御するスマート家電は、高齢者の生活を快適にします。さらに、IoT技術を活用して家電同士を連携させることで、より効率的な生活環境を構築することが可能です。◎ コミュニケーション
●ビデオ通話アプリ
ビデオ通話アプリは、遠方に暮らす家族と簡単に連絡が取れ、声だけでなく表情などがわかるため、高齢者の孤独を軽減し安心感が得られます。テレビとつないで通話できるタイプや安否確認ができるタイプなど簡単な操作で利用できる高齢者向けも登場しており、遠方にいる家族と気軽にコミュニケーションを図れます。●ソーシャルロボット
高齢者と会話をするロボットは、コミュニケーションの機会を増やし、心の健康を支えます。例えば、感情を認識して会話を続けるロボットや、歌やゲームを通じて高齢者を楽しませるロボットが人気です。また、動物のような仕草や反応をするペットロボットは、触れ合いや声かけに反応することで癒しを提供し、孤独感を和らげる効果があると言われています。エイジテック導入の注意点と選び方
◎導入前の確認事項
●ニーズの把握: 高齢者本人の希望や生活スタイルに合っているか検討する
●コスト: 初期費用や維持費を考慮する
●操作性: 簡単に使える製品を選ぶ
◎導入後のフォロー
●定期的な確認: 機器が正常に動作しているか確認する
●サポート体制: 導入後もメーカーやサービス事業者のサポートが受けられるか確認する
エイジテックは、高齢者の生活を支援し、家族の安心を提供するための強力なツールです。見守りシステムや健康管理デバイス、スマートホーム技術などを活用することで、遠方に住むご両親が安心して暮らせる環境を整えることができます。導入にあたっては、本人のニーズを尊重し、適切な製品を選ぶことが重要です。また、親が慣れるまでは一緒に操作方法を確認して、使ってみるなどのサポートをおこないましょう。
-
Q
 冬のヒートショック対策
冬のヒートショック対策Q
寒い日が続き、ヒートショックが心配です。予防のためにどのような対策ができますか?
A
寒い時期に、暖かい部屋から寒い脱衣所や浴室、トイレへの移動などは体に負担がかかりやすくなります。特に高齢者の場合、こうした温度差が思わぬ体調不良や事故につながることもあります。ここでは、冬に注意したい「ヒートショック」について、その特徴や起こりやすい場面、日常生活でできる予防のポイントをわかりやすくご説明します。
ヒートショックとは?
ヒートショックは、急激な温度差によって血圧が大きく変動し、体への負担が増す現象です。冬は暖房の効いた室内と、暖房のない脱衣所・浴室・トイレとの間で温度差が大きくなりやすく、特に注意が必要です。また、高齢者や持病のある方は、めまいや失神、心筋梗塞・脳卒中などの重大な健康リスクを起こすことがあります。
1. 冬にヒートショックが起きやすいシーン
次のような場面で血圧の急上昇・急降下が起こりやすくなり、温度差が大きいほどヒートショックの危険度が高くなります。
●暖かい居間や寝室から、脱衣所へ移動するとき
●脱衣所で衣服を脱いだとき
●寒い浴室から湯船に入ったとき
●暖房のないトイレを使用するとき(夜間のトイレを含む)
●暖房の効いた部屋から、廊下や玄関に出るとき
2. 体調不良のサイン
以下のような症状が見られた場合は、体への負担・事故リスクが高まっています。
●めまいや立ちくらみがある
●意識がもうろうとする、または意識を失う
●激しい胸の痛みや、胸が締めつけられる感じがある
●息苦しさや呼吸のしづらさを感じる
3. 対応のポイント
●まずは声をかけて意識を確認し、反応がある場合は暖かくて安全な場所へ移動させる。
その後、座る・横になるなど安静にして体への負担を抑える●呼びかけに反応が弱い、意識がはっきりしない、胸の痛みなどの重い症状がある場合は、ためらわず救急車を呼ぶ判断が必要。意識がない場合は躊躇せず119番通報を行う
●浴槽で倒れていた場合は、浴槽の栓を抜き、顔が湯に浸からないようにするなど、溺水を防止する対応を最優先する。可能であれば安全に浴槽から救い出し、救急隊が到着するまで目を離さないようにする
ヒートショックを予防する
ヒートショック予防チェックリスト
以下のチェックリストを活用して、親御さんのご自宅の環境や日常動作を確認してみましょう。
・室内の温度差対策
□ 脱衣所にも暖房器具を設置している
□ 浴室を入浴前に暖めている
□ 廊下・トイレも寒さ対策をしている
□ 居室から脱衣所・浴室までの温度差が大きくない
・入浴時の対策
□ 湯船の温度をぬるめ(38〜40℃程度)にしている
□ 入浴前に「かけ湯」で体をゆっくり温める
□ 長湯を避け、10〜15分以内を目安にしている
□ 浴室に手すりがあり、安全に動ける
・生活習慣の工夫
□ 入浴前後に水分補給をしている
□ 食後すぐの入浴を避けている
□ 飲酒後の入浴をしていない
□ 家族や支援者が声かけや見守りをしている
・夜間のトイレ対策
□ 夜間のトイレに暖房を設置している
□ 寝室〜トイレまでの動線に寒暖差が少ない
□ トイレに行くとき上着やスリッパを利用している
□ 暖房機能付き便座を設置している
ご家族ができること
高齢者が一人で行動する場合、特に冬は見守りや声かけが大きな事故予防につながります。
●入浴時には「いってらっしゃい」「そろそろ上がる?」など、安心とタイミングを促す声かけを行う
●温度計をリビング・脱衣所・トイレなどに置き、数値で温度差を把握する
●窓に断熱シートを貼る、ドアの隙間を塞ぐ、手すりやスロープを設置するなど、住環境の安全対策を進める
●一人暮らしや遠方に住んでいる場合は、スマート家電を使った見守りや通知機能を利用する
参考:[在宅介護] 最新の見守り(スマートホーム)について教えてください
冬に起こりやすいヒートショックは、室内の温度差が大きい環境で発生しやすい事故ですが、部屋ごとの温度差を減らし、入浴やトイレ時に少し意識を向けるだけでも、リスクを大幅に下げることができます。日々の暮らしの中でできる小さな工夫を積み重ねながら、ご家族が一緒に見守ることで、安心して過ごせる環境を整えていきましょう。
-
-
 遠距離介護
遠距離介護
-
Q 遠方の両親が心配です (自立高齢者向け支援サービスの活用)
Q
遠方に80歳代の両親が二人で生活しています。今までは二人で日常生活を送っていましたが、近頃は家の中で転倒しそうになったり、食事作りが面倒になったりしてきたようです。介護保険の認定を受けましたが「自立」でした。どんな対策をとったらよいでしょうか。
A
認定調査において「自立」と判定され介護保険の対象とならなくても、市区町村・民間サービス・ボランティア・NPO・生協などが行う自立高齢者向けサービスを利用できることがあります。
まずは、お住まいの地域にどのような高齢者サービスがあるのか情報を収集するところからはじめましょう。◎サービス例
- ●炊事や掃除
- 低料金で利用できる自治体や社会福祉法人による 家事援助ホームヘルプサービス
- ●安 否 確 認
- 見守りロボットや電気ポットなどを使用し、 日常の生活を見守るサービス
- ●緊 急 対 応
- 高齢者の自宅に通報装置を設置し、 緊急時に駆けつけを行うサービス
- ●リフォーム
- 住まいの手すり・段差解消スロープ等を 取り付けるなど、 市区町村の「住宅改修予防給付※」を 利用した 転倒防止対策
- ●配 食
- 栄養バランスのよい食事を 自宅まで届けてくれる宅配サービス
※65歳以上かつ介護保険の対象外で住宅改修が必要と認められる方に対し、 自治体が改修費の一部を助成する制度
介護保険で「自立」になった場合でも地域の介護予防プログラム(運動機能の向上・栄養改善・口腔機能の向上・アクティビティなど)が受けられる可能性があります。介護が必要な状態でないにしろ、少しずつ日常生活に不便が生じ始めていたら、お近くの地域包括支援センターへ相談してみてください。
-
Q 最近よく聞く「見守りサービス」について教えてください
Q
車で2時間のところに住む両親。最近、二人して風邪をこじらせて寝込み、電話をかけても連絡がつかないということがありました。まだ元気だと思っていましたが、高齢なので心配です。最近よく聞く「見守りサービス」を検討しようと思うのですが、どんなものがありますか。
A
「見守りサービス」とは、センサーなどの機器を用いて高齢者が普段通りに過ごされているか、日常生活の様子を把握し見守るサービスです。お互いの生活を変えることなく、離れた場所から親の状況を確認できる便利な方法の一つとして普及し始めています。
急なケガや病気などに対応する緊急通報サービスとは異なり、「毎日」の暮らしの様子を知ることで、生活リズムの乱れや体調変化などの異変に早期に気づき対処することもできます。◎見守りサービスの一例
家電センサー型
ポットや冷蔵庫などの家電機器にセンサーが内蔵されていて、その使用状況を離れて暮らす家族の携帯電話やパソコンにメール送信するサービスです。
「毎朝ポットでお湯を沸かしていたのに、今日は使っていない」など生活状況を把握できます。人感センサー型
居間や寝室などよく過ごす場所に人感センサーを設置し、一定の時間動きを感知しなかった場合に家族に通知が届くものです。朝になっても起きた様子がない時などに、「念のため連絡してみよう」といった対処ができます。
カメラ型
通信機能を持つカメラを室内に設置し、インターネットや携帯電話のテレビ電話機能を通じて部屋の様子を画像で確認できるものです。マイク付の機器もあり、離れて暮らすご両親とコミュニケーションをとることも可能です。
対 話 型
毎日1回、オペレーターが指定された先に電話をかけ直接話しながら体調や生活の様子を確認し、その内容を家族に報告してくれるもの。相談したいことがあれば、ご両親から電話をかけることも可能です。
◎サービスを選ぶ際のポイント
●それぞれ(親・自分)の生活スタイルに合っているか
●提供サービスの内容が対応可能な地域か
●それぞれ(親・自分)がその機器を使いこなせるか(簡単に操作できる機器か)
●初期費用(機器の設置)や月々の支払料金等の負担
見守りサービスはこれがあれば大丈夫だというものではなく、家族との「つながり」をサポートするための一つのツールです。日頃からご両親とのコミュニケーションを深めておきましょう。
-
Q 遠距離介護が始まりそうです、心得を教えてください
Q
遠方で暮らす両親が高齢になり、家事や外出が億劫になってきた様子。できる限り手助けしたいので、必要なことや準備しておいた方がよいことを教えてください。
A
年齢を重ねるにつれ身体機能が低下し生活も少しずつ変わっていくものですが、離れて暮らしていると変化になかなか気づきにくいものです。そこでまず遠距離介護を始める前に準備してもらいたいのが、ご両親の暮らしぶりを知ることです。
身体の状態はもちろん、日常生活のどこに負担を感じているのか、朝起きてから眠るまでどのように過ごしているのか、ご両親から話を聞きながら整理してみてください。今現在の生活を把握することで必要となる介護が見えてきます。こんな情報を得ておくと役立ちます
◎生活のこと
●普段の生活状況(家事・食事・睡眠・外出の頻度・趣味など)
●日常生活の中で不安や不便に感じていること
●友人や親せきとの付き合いなど
※生活支援サービスや機器の導入時、必要な支援を知るための“きっかけ” になることがあります。
◎健康・医療のこと
●身体の中で痛みを感じるところや動かしにくい場所
●既往歴(これまでの病気やケガ、手術の有無など)、いま治療中の病気の有無、かかりつけ医や服用している薬
●保険証やお薬手帳の保管場所
※お薬手帳には、かかりつけ医や飲んでいる薬が記載されているので必ず確認してください。できれば、医療費の負担割合もチェックしましょう。
◎お金のこと
●年金の額や定期的な収入、保険のこと介護が必要になったとき、どの程度お金をかけたいかなど
※無理に聞き出そうとすると信頼関係が崩れる恐れがありますので、様子を見ながら話をしてください。
介護が始まる前にご自分のことも考えてみましょう
終わりの見えない介護は、介護する側の負担も大きく心身共に疲弊してしまう方もいます。ご自分一人に大きな負担がかからないよう、下記の項目を参考にご自身の暮らしを再確認してみてください。
◎ご両親に対して自分ができること(月1回の帰省、週末の電話など)
◎兄弟姉妹や親族などで役割を分担できる人の有無
◎職場の理解、忙しさ(休みの取得)、転勤の有無
◎職場の介護支援体制の内容(費用助成、休暇の確保、相談窓口等)
◎お金のこと
●帰省費用の確保(電車、飛行機の割引等)
●親のサポートを負担できるお金の有無
一人で抱えず利用できる情報や知識を得る
遠距離介護をスムーズに行う際に鍵となるのが「情報」です。今は必要なくても、ご両親様がお住まいの地域で利用可能な支援サービスの有無や自治体独自の制度などの「情報」がどこで入手できるか、予め知っておくといざという時に慌てずにすみます。
◎地域包括支援センター
◎地域の社会福祉協議会
◎ボランティアセンター
-
Q 田舎で一人暮らしをしている母を呼び寄せたい
Q
70代の母は、昨年父が他界してから自宅で過ごすことが多くなり、足腰も弱くなってきているようです。一人暮らしに不安を感じ始めている母が心配なため、これを機に呼び寄せて同居したいと考えています。田舎暮らしの長い母を呼び寄せる際のポイントを教えてください。
A
ご高齢の方は、長年住み慣れた土地を離れ新しい環境で暮らすことに二の足を踏むことが多いので、お母様を呼び寄せる際には十分な準備と配慮が必要となります。お母様の気持ちを理解し、少しでも不安を和らげ、スムーズに呼び寄せるためのポイントを紹介します。
呼び寄せを進める際のポイント
◎親と自分、家族の気持ちを確認する
同居、近居(マンション、戸建て、高齢者施設)など、どんな暮らしをしたいのか、お互いの希望や思いを確認し合いましょう。その際、迎え入れる側の家族(配偶者や子供、配偶者の親など)の気持ちを確認しておくことが大切です。
◎呼び寄せに必要な情報を整理する
親が日頃どんな暮らしをしているのか、健康状態(病気のこと、服薬・受診状況など)、呼び寄せにかかる費用、費用の分担、親の資産状況、諸手続きの方法など、呼び寄せに必要な情報を整理しましょう。
◎住環境の安全を整備する
呼び寄せ先の住環境が親の身体状態や生活スタイルに合っているか、危険な場所や不便な所などがないかを確認し、安全で暮らしやすい住環境に整備しましょう。
◎新しい環境に徐々に慣れてもらう
少しずつ新しい生活に慣れていけるよう、初めのうちは親の家と呼び寄せ先を行き来するなど準備期間を設けましょう。しばらく家を残しておくことで、いつでも戻れるという安心感が得られ気持ちも楽になります。
◎これまでの生活スタイルを維持する
新たな生活に馴染むまで、思い入れのある家具や使い慣れた電化製品を持ち込んだり、毎日の散歩や趣味を続けたり、これまでの習慣や生活スタイルが維持できるようにしましょう。
◎健康面のサポート体制を整える
服薬治療を受けている場合は、呼び寄せ先でも継続して治療を受けられるように医療機関を調べておきましょう。
呼び寄せ後のポイント
◎日頃からのコミュニケーションを大切にしましょう
生活リズムの違いに戸惑うなど同居の悩みが出てくることもあります。日常的にコミュニケーションを図ることでお互いの気持ちが伝わりやすくなり、わずかな体調の変化にも早く気づくことができます。
◎ご家族で役割分担をしましょう
呼び寄せ後はお互いにサポートし合うという気持ちが大切です。親も役割を得ることで、一方的にお世話になるという意識が和らぎ、気持ちも楽になります。最初に役割分担や家族間のルールを決めておくことをおすすめします。
◎地域とのつながりを持ちましょう
地域の活動や趣味のサークルに参加するなど、家族以外の人とのつながりを持つことで閉じこもりを防止し、新しい生活に馴染みやすくなります。
◎将来介護が必要になった場合に備えましょう
介護保険制度や地域のサービス、利用方法、相談窓口、施設情報などを調べておくと、親に介護が必要になった場合にも慌てずに対応でき、呼び寄せ後の生活の安心にもつながります。
-
Q
 帰省にかかる交通費の負担を軽くしたい
帰省にかかる交通費の負担を軽くしたいQ
1人暮らしの母を遠距離介護しています。月2回の帰省にかかる交通費が経済的に負担です。軽減する方法はありませんか。
A
遠距離介護の場合、帰省にかかる交通費は悩ましい問題です。親を心配する気持ちと経済面のバランスをとるのが難しく、心身ともに疲弊する原因のひとつになっています。今回は交通費の負担を軽減する方法や工夫についてご説明します。
介護のための帰省交通費を軽減する方法
遠距離介護のための交通費は工夫次第で軽減できます。交通機関の割引制度を利用したり、介護体制を見直してみるなどご自分に合った方法を検討しましょう。
交通費の負担を減らす工夫
① 利用する交通機関を見直す。割引サービスを活用する
●介護割引のある飛行機を利用する
遠距離の場合、新幹線や電車よりも介護割引のある飛行機のほうが割安になる場合があります。●新幹線や電車、バスを利用する際は会員向けの割引サービスや回数券を利用する
●飛行機や新幹線とホテルがセットになったビジネスパックなどを利用する
近くにビジネスホテルがある場合は、ホテル代を含めても交通費が安くなるプランもあります。※費用が安い交通機関を選ぶことも一案ですが、長時間の移動や早朝、深夜帯の移動は身体への負担が増えてしまう場合が多いため、おすすめできません。
② 介護体制を見直して帰省回数を調整する
担当のケアマネジャー等と相談して、介護サービスの利用を増やしたり、見守り機器や保険外サービスを利用したりするなど介護プランを見直し、帰省回数を調整しましょう。
③ 親やきょうだい、他の家族と相談して費用を分担する
介護のために帰省する場合の交通費は、原則介護費用として捉え、交通費の負担額(月・年間)とご自身が負担可能な額を整理し、親御さんや他のご家族に分担してもらうことを検討しましょう。
交通機関の介護割引・割引サービス
飛行機を利用する場合、「介護割引」の適用を受けることで運賃が3割~4割引になります。新幹線や高速バスには「介護割引」はありませんが、会員向けサービスを利用することで割引を受けることが出来ます。
飛行機
航空各社の介護割引を利用する際は、事前に登録が必要になります。手続きの方法は各社異なりますが、10日前後かかる場合がありますので、あらかじめ申請を行っておき、突然の帰省が必要になった際にも使えるようにしておくのがおすすめです。
■対象者
概ね満12歳以上で、要介護または要支援認定された方の「二親等以内の親族」と「配偶者の兄弟姉妹の配偶者」ならびに「子の配偶者の父母」。
航空会社 介護割引を利用する際の注意点 JAL
日本航空航空券の予約・購入・搭乗時には、「介護帰省割引のお客さま情報登録」が完了しているJMB/JALカードが必要
ANA
全日空■介護割引
航空券の予約・購入・搭乗時には、「介護割引情報登録」が完了しているANAマイレージクラブカードが必要
スターフライヤー 航空券の予約・購入・搭乗時には、「介護割引パス」の提示が必要
ソラシドエアー 航空券の予約・購入・搭乗時には、「介護割引パス」の提示が必要
※登録の有効期限は1年間のため期限切れに注意しましょう。
新幹線・電車
新幹線や電車には介護割引はありませんが、会員制の予約サービスを利用することで割引サービスを受けることができます。帰省の際に利用する路線があれば活用しましょう。
●エクスプレス予約
東海道・山陽・九州新幹線の指定席をお盆や年末年始、連休などの期間も含め、会員価格(割引)で利用できる会員制の予約サービス。※年会費がかかります。●えきねっと
東北・山形・秋田・北海道・上越・北陸新幹線やJR特急電車の特急券や乗車券を通常料金より5~40%安く購入できる会員制の予約サービス。●e5489
山陽・九州新幹線やJR西日本・JR四国・JR九州の特急電車を割引価格で利用できる会員制の予約サービス。JR西日本が発行する「J-WESTカード」会員になるとさらに割引が利用できる。高速バス
移動時間は長くなりますが、最も安価に移動することができます。ただし、安いからといって無理をすると体調を崩してしまう危険もありますので、負担のない範囲で利用しましょう。
●高速バスネット
全国の高速バスをインターネットから予約できる。会員登録することで割引が受けられる。介護は終わりがみえにくいため、無理を続けてしまうと共倒れの危険もあります。帰省を減らしてもできるサポートはたくさんありますので、交通費の負担を軽減できるサービスを利用することと併せて、介護プランや親との距離感を見直してみましょう。
-
Q
 転居時の介護保険の手続きについて教えてください
転居時の介護保険の手続きについて教えてくださいQ
地方に住む父(要介護1)を呼び寄せて、近居したいと考えています。介護保険サービスも引き続き利用したいのですが、転居に伴いどのような手続きが必要になるのでしょうか?
A
介護保険制度は市区町村ごとに運営されているため、転居先が異なる市区町村の場合は、手続きが必要となります。今回は、転居に伴う手続きについて詳しくお伝えします。
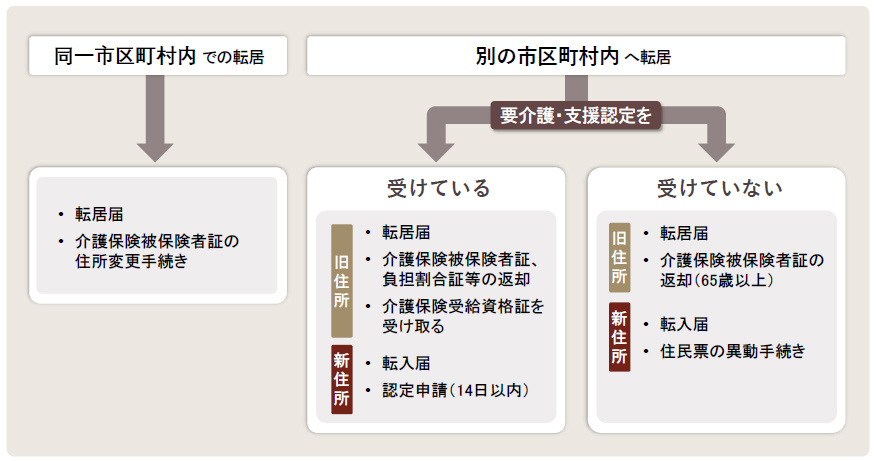
転居に伴う手続き
転居に伴う手続きを正しく行わないと、行政によるサービスが受けられないことがあります。同一市区町村内への転居か、要支援・要介護認定を受けているか、介護施設等に入居をするのか等によって、必要な手続きが異なりますので、手続き内容や流れを把握しておくことが大切です。
同じ市区町村内に転居する場合
①転居届の提出
役所に「転居届」を提出します。転居届は、要介護認定の有無に関わらず必要となります。引越し当日から14日以内に手続きを済ませましょう。
②介護保険被保険者証の提出
「介護保険被保険者証」に記載されている住所を変更するために、介護保険担当窓口に提出します。新しい住所が記載された介護保険被保険者証は、後日郵送で交付されることが多くなっています。
※自治体によっては、転居届を提出すれば、介護保険被保険者証の手続きを行わなくてもよい場合があります。手続きの有無については、事前に問い合わせておくと良いでしょう。
別の市区町村に転居する場合
■引っ越し前の手続き
①転居届の提出
転居前の役所に「転出届」を提出します。転出届は、要介護認定の有無に関わらず必要となります。引っ越し予定日の概ね14日前から手続きが可能です。
②介護保険被保険者証等の返却
●要支援・要介護認定を受けていない方
⇒「介護保険被保険者証」の返却
●要支援・要介護認定を受けている方
⇒「介護保険被保険者証」「負担割合証」「負担限度額認定証(交付を受けている方のみ)」の返却
③介護保険受給資格証明書の交付
転出届の手続後に、「介護保険受給資格証明書」の交付を受けます。転出先の自治体に介護保険受給資格証明書を提出することで、現在の要支援・要介護認定を引き継ぐことができます(原則6ヶ月)。
※マイナポータルで転出の手続きを行った場合、自治体間の情報連携により要介護・要支援認定の情報が確認できるため、「介護保険受給資格証明書」は発行されません。
■引越し先の手続き
①転入届の提出
転居先の役所に「転入届」を提出します。 引越し当日から14日以内に手続きを済ませましょう。
②介護保険受給資格証明書の提出
介護保険担当窓口に「介護保険受給資格証明書」を提出します。 新しい住所が記載された介護保険被保険者証は、後日郵送で交付されることが多くなっています。
住所地特例対象施設に転居する場合
転居をした際、住民票を移した先の市区町村が介護保険の被保険者となりますが、住所地特例対象施設に入居し、その施設に住所を変更した方については、引き続き従前の市区町村が被保険者となります。この仕組みを「住所地特例制度」といいます。これは、介護保険施設等が多い市区町村の介護保険給付費が増大してしまうことを防ぐために設けられた制度です。
住所地特例の対象となる施設
<介護保険施設>
●介護老人福祉施設(特別養護老人ホーム) ※地域密着型介護老人福祉施設を除く
●介護老人保健施設 ●介護医療院
<特定施設>
●軽費老人ホーム(ケアハウス等) ●養護老人ホーム ●有料老人ホーム
●軽費老人ホーム(ケアハウス等)
●養護老人ホーム ●有料老人ホーム
●サービス付き高齢者向け住宅
※有料老人ホームに該当するサービス(食事、介護、家事、健康管理)を提供していること
■住所地特例適用届の提出
転居前の役所に「住所地特例適用届」を提出します。「介護保険被保険者証」等の提出を求められることもありますので、必要な書類について事前に問い合わせておくと良いでしょう。
※要介護認定に関係なく、住所地特例施設に入居した場合は必要となります。
介護保険制度は市区町村ごとに運営されているため、転居先が同じ市区町村内かそれ以外かによって、必要な手続きが異なります。また、特定の介護施設に入居する場合は、さらに異なる手続きが必要となります。新しい生活をスムーズに始めるためにも、どのような手続きが必要かを正確に把握し、期限内に必要な手続きがおこなえるよう余裕をもったスケジュールで準備をすすめましょう。
また、転居先で同じ介護保険サービスが利用できるか、ケアマネジャーの変更なども事前に確認しておくと、空白期間なく利用を続けることができます。
-
-
 認知症
認知症
-
Q 母のもの忘れが心配です
Q
一人暮らしをしている76歳の母。2年程前から何度も同じ事を話したり、聞いたりすることが増えてきました。以前と比べてもの忘れも目立ちます。認知症かもしれないと思うのですが、どう対応したらよいのか分かりません。
A
もの忘れといっても、その原因や状況は人によってさまざまです。加齢に伴って現れる自然なもの忘れと、認知症を原因とするもの忘れでは、治療方法や接し方などが異なります。
まず現在のお母様の体調や心の変化、日常生活(調理、掃除や買い物の様子)をよく観察して、認知症の可能性があるのか確認されることをお勧めします。認知症が心配になったときの対処法
◎医療機関への受診
認知症は早期発見、早期診断が大きな鍵を握ります。早期に適切な治療を始めることで症状の軽減や進行をゆるやかにすることができるからです。
また、認知症とよく似た症状が見られても他の病気ということも考えられます。医師に相談し、必要に応じて専門医を紹介してもらいましょう。◎受診のための準備
受診前に以下のようなことをメモにまとめておきましょう
●いつ頃(時期)からどのような症状が出現したか
●もの忘れの状況
●持病や飲んでいるお薬
●配偶者との離別、転居など環境変化の有無
◎家族だけで抱え込まない
認知症の人を家族だけで支えるのはとても大変なことです。悩みを抱え込まず、医療機関や地域包括支援センターなど地域の窓口に相談してください。
介護保険制度や福祉サービス、福祉用具などを組み合わせて、本人の状態や希望に合った介護計画を専門家と一緒に考えましょう。相談窓口
◎認知症疾患医療センター ◎認知症の人と家族の会
◎地域包括支援センター ◎認知症カフェ
◎市区町村の窓口、 保健所、保健センター
-
Q MCI(軽度認知障害)の疑いがあると言われ、心配です
Q
70歳です。地域で開催していた「認知症講座」に参加した際、試しに認知機能テストを受けたところ、MCIの疑いがあると言われました。聞いたことのない言葉で不安です。
A
MCI(Mild Cognitive Impairment)=軽度認知障害とは、日常生活には支障なく身の回りのことはできているが、認知機能の一部が低下し始めている状態のことをさします。MCI(軽度認知障害)の基礎知識、改善・予防方法について紹介します。
MCI(軽度認知障害)の基礎知識
MCI(軽度認知障害)は基本的に日常生活への支障はなく病気ではありませんが、認知機能が低下し始めているため、何の対策もとらずにいると5年後に約半数の方が認知症を発症すると言われています。認知症予備軍と呼ばれることもあります。
これまで脳の機能は一度低下した後は回復しないと思われてきましたが、現在は年齢に関係なく鍛えることで回復したり、上昇したりすることが分かってきました。早期にMCI(軽度認知障害)に気づき、適切な認知症予防を継続的に行なうことが大切です。◎MCI(軽度認知障害)の改善・予防方法例
運 動
●早歩きや水泳、エアロバイクなどの有酸素運動を行なう
食 事
●塩分・糖質を控えたバランスのよい食事を心がける
●野菜やポリフェノールを含む果物、DHA、EPA を多く含む魚を食べる認知トレーニング
●パズル、囲碁、将棋、オセロなどのゲーム、読み書きや計算をする
生活スタイル
●家族や友人との会話など人との交流を楽しむ
相談窓口
◎地域包括支援センター
全国地域包括支援センター一覧 厚生労働省ホームページ
◎市区町村の窓口
◎もの忘れ外来などのある医療機関 など
-
Q 母の資産管理方法について教えてほしい(家族信託)
Q
一人暮らしをしている母は、介護が必要になったら施設に入居したいと話しています。その時が来たら母の住まいを売却して施設の入居費用に充てる予定ですが、認知症などになると自宅の売却や預貯金の引き出しが難しいことが分かりました。「成年後見制度」の利用も考えましたが制約が多いと聞いたため、もう少し気軽に備えられる方法はありませんか。
A
「成年後見制度」ほどに面倒な手続きや制約が多くない財産管理方法として「家族信託契約」があります。親と子など家族間で信託契約を結んでおくことで、親の判断応力が低下することがあっても、子が代わりに親の資産を管理・処分することが可能になります。「家族信託契約」の仕組みや利用する際のメリットとデメリット、契約の流れなどを紹介します。
家族信託契約とは
家族信託は、原則、委託者(親など、財産を持っていて託す人)、受託者(子供など、財産を託され管理する人)、受益者(財産の管理処分で利益を得る人。同一人物が委託者と受益者を兼ねることができる)の3人で成り立っています。資産を持つ委託者は、受託者と信託契約を結び、自宅や保有財産の中から選択した財産管理を受託者に任せ、受益者が利益を受け取ります。
「家族信託契約」の利用を検討される際は、メリットとデメリットをしっかり理解することが大切です。メリット
●誰に何を頼むかを本人が自由に決められる
●健康な時はもちろん、判断能力が衰えてきた時や 死亡後も含めた対応が可能
●財産を本人や本人以外の人(子や孫など)のために使うことができる
●ランニングコストがかからない
デメリット
●財産を任せられる信頼できる家族や親族の存在が不可欠
●形式上の名義変更が必要
●財産管理に限定されるので、身上監護は別途対応が必要
●受託者に契約を取り消す権限はない
相談から契約までの流れ
「家族信託契約」を利用するには、判断能力を喪失する前に委託者と受託者の間で信託契約を締結する必要があります。
1 家族信託の目的を明らかにする
●願いや想いの整理 ●財産の把握 ●信託する範囲 ●財産を託す人・託される人・利益を受ける人の確認 など

2 家族信託契約書を作成・締結する
●専門家への相談・見積依頼、金融機関などの関係各所との調整 ●契約書・公正証書の作成 ●公証役場での手続き など

3 各種手続きをする
●信託登記 ●金融機関での信託用の口座を開設・金銭の移動 ●口座振替の変更手続き ●保険会社への連絡 など
相談窓口
-
Q 親の財産を守る方法を知りたい(成年後見制度)
Q
認知症を患っている母が最近、悪質な訪問販売にあってしまい、布団や家電製品など350万円の被害を受けました。ケアマネジャーから成年後見制度の利用を勧められましたが、どのような制度なのでしょうか。
A
「成年後見制度」は、認知症などによって判断能力が低下した方に代わって、家庭裁判所が選んだ支援者(後見人等)が財産や生活を守り、法的に支援する制度です。本来、お子さんであっても親の財産や資産を管理したり、売買行為を破棄したりすることはできませんが、この制度を利用することで悪質な訪問販売や詐欺の被害を防ぐことも可能です。
成年後見制度の利用方法と利用する際の注意点、相談窓口などについて紹介します。成年後見制度の利用方法
成年後見制度は支援を受ける人の判断能力の程度に応じて、「後見・保佐・補助」の3種類に分けられます。それぞれ「後見人・保佐人・補助人」という支援者が家庭裁判所から選任され、財産や暮らし、療養に関する手続き(法的な行為)を本人に代わって行います。
利用する際には、診断書や戸籍謄本などの書類を揃え、支援を受ける人の居住地域を管轄する家庭裁判所に申立(申請)を行います。申立ができるのは、本人・配偶者、4 親等以内の親族、地方自治体の首長などです。◎利用できる人(被後見人 〈支援を受ける人〉)
判断能力が不十分、著しく不十分、全くない方
◎支援者(後見人等〈後見人・保佐人・補助人〉)になれる人
原則はどなたでもなれます。
※本人に対して訴訟を起こしている場合や破産者はなれません。◎申立にかかる費用
申立には7~8千円ほどの費用がかかります。専門医による鑑定の必要がある時は約5~10万円が別途かかりますのでご注意ください。
◎後見人等の選任
申立を受けた家庭裁判所は、支援を受ける人の判断能力の程度や財産の状況など必要な調査を行い「後見人等」を選任します。
利用する際の注意点
◎申立から支援開始まで時間がかかる
申立手続きから後見人等が選任されるまで平均2ヶ月程かかります。
申立の手続きも複雑なため、相談窓口を活用しましょう。◎後見人等は、家庭裁判所へ報告する義務がある
親族が後見人等になっても、きちんと収支の内容を整理し、定期的に家庭裁判所に報告しなければなりません。
◎一度後見人等になったら、簡単に辞めることはできない
支援を受ける人が亡くなった、自分が病気になってしまった等、継続できない正当な理由がないと辞めることができません。
◎後見人等でもできない行為がある
遺言書の作成や書き換え、結婚・離婚の手続き、医療行為への同意(手術、治療など)は後見人等であっても本人に代わって行うことはできません。
◎後見人等の一存では決められないこともある
自宅などの居住用不動産を処分する時は必ず、家庭裁判所の許可が必要となります。
また、資産が高額な場合や不動産の処分をする際は、弁護士などの専門職が成年後見監督人として選任され、その同意を得なくてはなりません。相談窓口
◎地域包括支援センター
◎公益社団法人成年後見センター・リーガルサポート
TEL:03-3359-0541(代)◎日本弁護士連合会・ひまわりお悩み110番
TEL:0570-783-110◎公益社団法人日本社会福祉士会 権利擁護センター「ぱあとなあ」
TEL:03-3355-6546◎日本司法支援センター 法テラス
TEL:0570-07-8374◎裁判所 後見ポータルサイト
-
Q
 「認知症の親への接し方」について知りたい
「認知症の親への接し方」について知りたいQ
もの忘れのひどい母がアルツハイマー型認知症と診断されました。これから母にどのように接していけばいいのか不安です。認知症の親への接し方を教えてください。
A
お母様が認知症と診断され、いろいろなことが不安だと思います。アルツハイマー型認知症の特徴と接し方のポイントをお伝えします。
アルツハイマー型認知症の基礎知識
支える家族に認知症の正しい知識がないと親にどう接したらいいか、コミュニケーションの取り方がわからず、お互いが疲弊してしまったり、親の症状に対して適切な対応がとれず、症状が悪化してしまうことがあります。アルツハイマー型認知症の基本的な症状についてご説明します。
アルツハイマー型認知症は、数ある認知症の中で最も多い認知症です。脳の中にアミロイドβやタウという特殊なたんぱく質が溜まり、正常な脳の神経細胞を壊して脳を萎縮させる進行性の病気です。
下の図のように記憶障害や判断能力の低下といった誰にでも起こる中核症状がみられ、料理や買い物、着替えなどこれまで出来ていたことが出来なくなったり、時間や物、人物が分からなくなったりして、徐々に進行していきます。また、人によってストレスや不安、性格などの心理的要因、周囲の不適切なケアや住居の変化といった環境的要因、身体の不調や薬物などが要因といわれている症状行動・心理症状(BPSD)が現れる場合もあります。発症から10年~15年程で重度に移行するといわれていますが、個人差が大きく、適切な治療やケアにより進行が緩やかになることもあります。アルツハイマー型認知症の症状
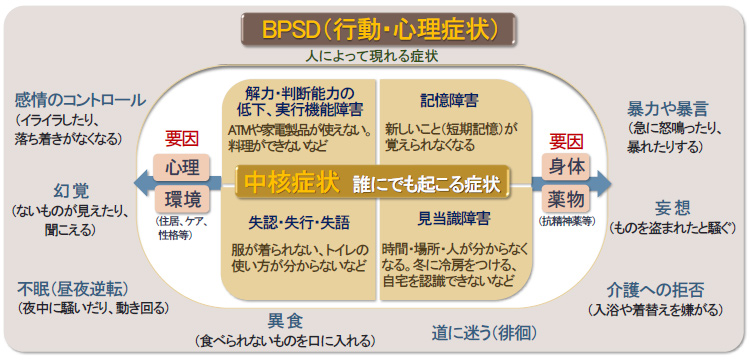
アルツハイマー型認知症の症状
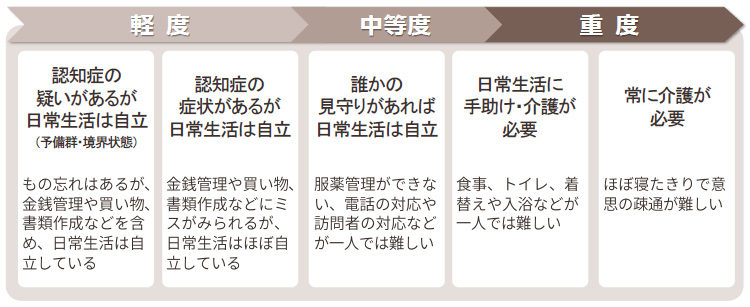
アルツハイマー型認知症を完治させる薬はありませんが、進行や症状を緩やかにする治療薬はあります。
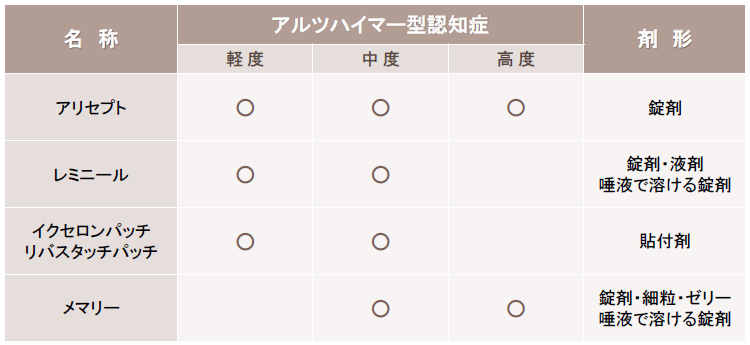
▶【アルツハイマー型認知症治療薬】
アルツハイマー型認知症の親への接し方
認知症=何もわからなくなる訳ではありません。もの忘れや出来ないことが増えていくことに最も不安を感じているのは「本人(親)」です。支える家族はそのことを忘れないようにしましょう。 親と接する際のポイントをまとました。
①失敗しても責めない、否定せずに受け止める
②趣味や好きなことなど本人が嬉しい、楽しいと思うことを一緒にやってみる
③目を合わせて、ゆっくりやさしく話しかける
④出来ないことを責めたり、なんとか出来るようにしようと細かく指示や指摘を繰り返さない
⑤分かりやすい単語や短い言葉で伝える
⑥言葉だけでなく、表情(怖い、悲しい、不安など)から見えるサインを見逃さないようにする
⑦イライラしたり、怒ってしまいそうになったら一旦その場を離れる
認知症の方を家族だけで支えていくのは心身共に負担が大きくなります。症状に合わせて介護保険サービスや福祉サービス、ボランティアなどのサポートを最大限活用して、周囲と共に支援していきましょう。また、支える皆さんの心身の健康維持も大切です。相談できる人や場所を作り、親と離れて自分の時間を持つことを心掛けてください。
参考情報
-
Q
 認知症基本法について教えてほしい
認知症基本法について教えてほしいQ
2023年に認知症基本法が成立しましたが、どのような法律なのでしょうか?
A
2023年6月14日に成立した「認知症基本法」は、認知症の人が希望を持って暮らせるように国や地方自治体の取り組みを定めた法律です。この法律により、国や地方自治体は、認知症の人が尊厳を保持しつつ希望を持って暮らせる共生社会の実現を目指し、認知症の人やその家族の意見を反映した様々な政策を策定していくこととなります。今回は、認知症基本法の基本施策と今後どのようなことが期待されているのかご紹介します。
認知症の現状
認知症の高齢者(65歳以上)は、2012年時点では462万人(高齢者の7人に1人)でしたが、団塊の世代が75歳以上となる2025年には730万人(高齢者の5人に1人)となり、その後も増え続けると予測されています。
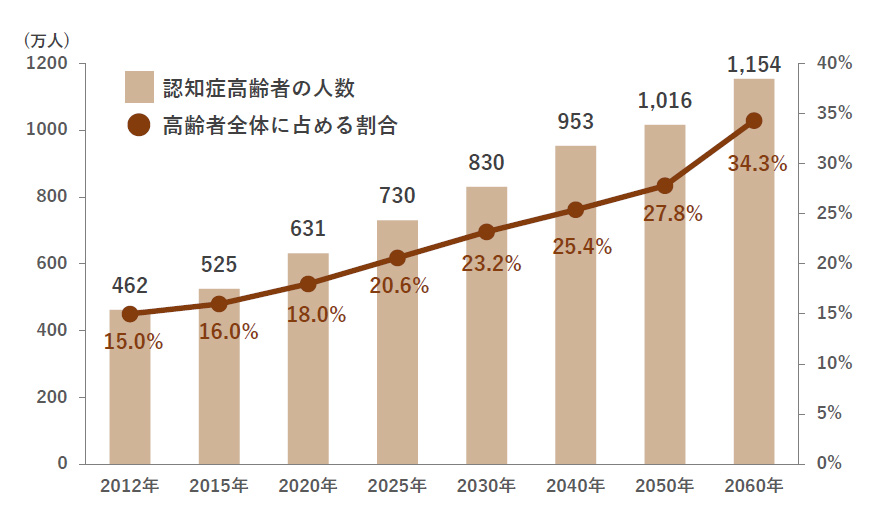
認知症になっても住み慣れた地域で安心して暮らすことができるような社会を築くために、認知症施策を総合的かつ計画的に推進することが求められています。
認知症基本法とは
認知症に関する初の法律として成立した「認知症基本法」は、認知症の人が尊厳を保ちつつ、希望を持って暮らせる共生社会の実現を目指す法律です。
認知症基本法では、以下のように8つの基本施策を定めています。また、認知知症施策推進本部という組織も設置され、認知症に関する情報提供や相談支援などを行っています。
■認知症の人に関する国民の理解の増進等
・国民が認知症に関する正しい知識及び認知症の人に関する正しい理解を深められるようにする
■認知症の人の生活におけるバリアフリー化の推進
・認知症の人が安心して暮らすことのできる安全な地域作りの推進
・認知症の人が自立した日常生活・社会生活を営むことができるようにするための施策
■認知症の人の社会参加の機会の確保等
・認知症の人が生きがいや希望を持って暮らすことができるようにするための施策
・認知症の人の円滑な就職と意欲及び能力に応じた雇用の継続に資する施策
■認知症の人の意思決定の支援及び権利利益の保護
・認知症の人の意思決定の支援及び権利利益の保護を図るための施策
■保健医療サービス及び福祉サービスの提供体制の整備等
・認知症の人が状況に応じた適切な医療を受けることができるための施策
・認知症の人に対し適切な保健医療サービスと福祉サービスを切れ目なく提供するための施策
・認知症の人に対し状況に応じた良質かつ適切な保健医療サービスと福祉サービスが提供されるための施策
■相談体制の整備等
・認知症の人や家族等からの相談に対し必要な体制の整備
・認知症の人や家族等が孤立することがないようにするための施策
■研究等の推進等
・認知症の基礎研究及び臨床研究、成果の普及等
・社会参加の在り方や共生社会の環境整備等の調査研究、成果の活用等
■認知症の予防等
・希望する者が科学的知見に基づく予防に取り組むことができるようにするための施策
・早期発見、早期診断及び早期対応の推進のための施策
認知症基本法がもたらす効果
認知症基本法では、共生社会の実現に向けて国や地方公共団体、国民、サービス提供者が一体となって取り組みを進めることが求められています。 認知症基本法がもたらす効果としてどのようなことが期待されているのか解説します。
◎国や地方公共団体に求められること
国は、認知症施策を総合的かつ計画的に策定・実施する責務を負い、地方公共団体は、地域の状況に応じた施策を策定し、実施することが求められています。
国や地方公共団体が認知症施策を計画することで、事業者や国民は具体的な取り組みを進めやすくなり、認知症の人や家族に対する支援の充実や生活の質の向上等が期待されます。◎国民全体に求められること
私たちには、認知症に対する正しい知識を身に付け、認知症の人に対して正しい理解を深め、共生社会の実現に寄与するよう努めることが求められています。
認知症について学ぶことは、認知症の人が尊重され、支援され、理解される社会を作り上げるための重要な一歩です。認知症についての知識を深めることで、認知症の人と家族が直面する問題を理解し、適切なサポートと対応を行うことができるようになります。また、認知症の予防や早期発見にも役立ちます。◎事業者に求められること(保健医療サービス、福祉サービス、交通・金融等の生活基盤サービス)
事業を提供する者は、認知症の人に対して必要かつ合理的な配慮を実施する努力義務を負います。
サービスは、認知症の人が可能な限り自立した生活を送ることを助け、家族の負担を軽減する手段として欠かすことができないものです。事業者が新たなサービスやサービスの改善に取り組むことで、認知症の人や家族のニーズや希望に応える良質で適切なサービスが増えていくことにもつながります。今回の認知症基本法の成立は、認知症の人の尊厳を守り、地域の人と支え合いながら共生する社会の実現に向けた大きな一歩となりました。今後は、国や自治体が中心となり、認知症基本法の理念を実現するための取り組みが広がっていくと思われますが、私たち一人ひとりも認知症の人とご家族が安心して暮らせる共生社会が早く実現できるように主体的に携わることが重要となります。認知症の人が希望を持って暮らせる社会は、誰もが尊重される社会の礎となります。
-
Q
 新しい認知症薬について教えてほしい
新しい認知症薬について教えてほしいQ
国内で新しく認知症薬が認可されたと聞きました。父が認知症のため、これまでのお薬との違いやどのような人が対象になるのかを知りたいです。
A
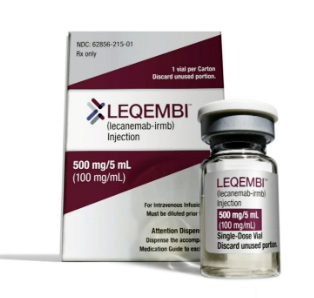
2023年9月、アルツハイマー病の新薬「レカネマブ」が国内で承認されました。認知症の原因物質に作用し、早期のアルツハイマー病の進行を抑えることが期待されている世界初の治療薬となります。お薬の効果や使用できる人、従来のお薬との違い等についてお伝えします。
レカネマブとは
エーザイ(日本)とバイオジェン(米国)が共同開発したアルツハイマー病の新薬です。レカネマブ(レケンビ®)は、アルツハイマー病の発症原因と考えられているアミロイドβに結合し、除去する作用があるため、早期のアルツハイマー病の進行を抑えることが期待されています。
使用できる人
アルツハイマー病による軽度認知障害(MCI)または軽度の認知症で、アミロイドPETや脳髄液検査によりアミロイドβの蓄積が認められた人です。

投薬方法
2週間に1度、1時間ほどかけて点滴で投与します。
治療期間
レカネマブの使用期間は原則1年半で、その後は医師の判断となります。
副作用
点滴した際に頭痛、寒気、発熱、吐き気などの症状が現れることがあります。 また、脳の浮腫や出血が起きることがあります。(臨床試験結果:脳浮腫12.6%、脳内出血17.3%)
費用
薬価は1人あたり年間約298万円※です。医療保険が適用されるため、患者の自己負担額は1~3割となります。さらに高額療養費制度を併用すれば、70歳以上の一般所得層(年収約370万円以下、住民税非課税世帯を除く)の場合、外来による負担額の上限は年間で14万4,000円です。
※体重50キロの人で、年間26回投与した場合の価格
医療機関
全ての医療機関で治療を受けられるわけではありません。レカネマブ治療に精通した医師の配置や副作用への対応などの要件を満たしていることが必要です。
2024年3月末(見込み)時点で、治療可能な大学病院や基幹病院などは全国約250ヶ所となります。■ [参考] 従来の認知症薬との違い
これまでに日本で承認されていた認知症の治療薬は4種類です。
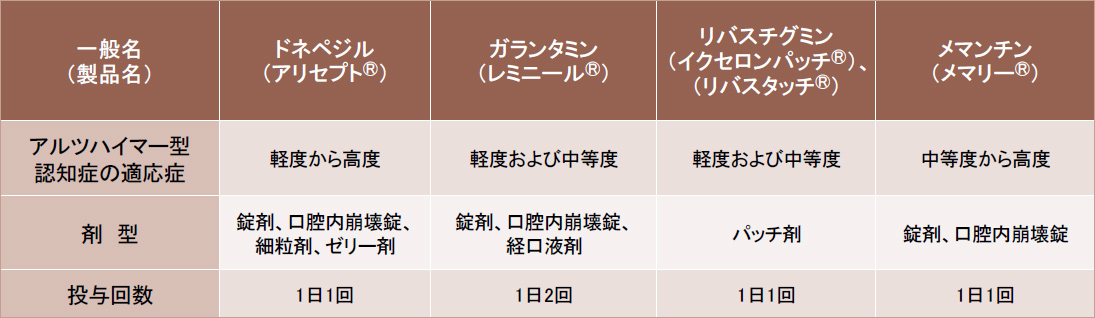
いずれも正常に働いている神経細胞を活性化させるための対症療法的なもので、一時的な認知症状緩和を目的に使用されます。
一方レカネマブは、アルツハイマー病の原因となる脳内のアミロイドβを減らす作用が認められているため、アルツハイマー病の進行を抑えることが期待されています。※認知機能の低下を約3割抑制し、症状の進行を約7ヶ月遅らせる効果があるとされています。認知症の中で最も患者数が多く、根本的な治療法がないとされてきたアルツハイマー病。このアルツハイマー病の進行を遅らせる世界初の治療薬として注目されている「レカネマブ」ですが、すでに壊れてしまった神経細胞を再生することはできないため、投与ができるのは早期の患者に限られます。治療の機会を逃さないためにも大切なのは「早期発見」です。もの忘れなどの認知症状に気づいたら早めに医療機関を受診するようにしましょう。
また、治療ができない方でも他の治療薬や運動、知的活動、コミュニケーションなどの認知症予防をおこなうことで進行を抑えることができます。ご自分にあった方法を探していきましょう。
-
Q
 認知症の予防について教えてほしい
認知症の予防について教えてほしいQ
先日参加したセミナーで、「日本人の5人に1人が認知症を発症する可能性がある」と聞きました。認知症を予防する方法はあるのでしょうか。
A
日本では高齢化が進む中、認知症の予防がますます重要なテーマとなっています。認知症は完全に防ぐことは難しいものの、日々の生活習慣を見直すことでリスクを大幅に減らすことが可能です。今回は、認知症予防に効果的な習慣をご紹介します。
認知症の予防方法
認知症は、記憶や判断力、コミュニケーション能力などが低下し、日常生活に支障をきたす病気です。日本では高齢化が進む中、認知症患者の数が増加しており、2040年には約800万人に達すると予測されています。認知症は早期発見と適切な対策によって進行を遅らせることが可能です。
認知症予防のために今日からできる5つの習慣
1. 適度な運動を取り入れる
運動は脳の血流を改善し、認知症予防に大きな効果をもたらします。特に有酸素運動が効果的とされています。以下のような運動を日常に取り入れることをおすすめします。
●ウォーキング:1日30分程度の散歩を習慣化する
●軽い筋トレ:スクワットやダンベル運動で筋力を維持
●ヨガやストレッチ:リラックス効果と柔軟性の向上を目指す
2.バランスの良い食事を心がける
食事は脳の健康を支える重要な要素です。認知症予防に効果的とされる「和食」を参考に、以下のポイントを取り入れてみましょう。
●青魚を積極的に摂取:青魚に含まれるDHAやEPAの不飽和脂肪酸は脳の働きをサポート
●野菜と果物をたっぷり摂る:抗酸化作用のあるビタミンやミネラルを摂取
●オリーブオイルやナッツを取り入れる:良質な脂肪を取り入れる
●塩分や糖分を控えめに:高血圧や糖尿病を予防する
3.社会的交流を大切にする
人とのつながりは、脳を活性化させる重要な要素です。孤立を防ぎ、積極的に社会と関わることで認知症リスクを低下させることができます。
●家族や友人との会話: 定期的に連絡を取り合い、会話を楽しむ
●地域活動への参加: ボランティアや趣味のサークルに参加する
●オンライン交流: 遠方の人ともビデオ通話やSNSでつながる
4.脳を刺激する活動を取り入れる
脳を使う活動を日常に取り入れることで、認知症予防に効果が期待できます。以下のような活動を楽しみながら続けてみましょう。
●読書やパズル: 脳を使う趣味を楽しむ
●新しいことに挑戦: 楽器の演奏や新しい言語の学習など
●ゲームやアプリ: 脳トレアプリを活用して楽しく脳を刺激する
5.質の良い睡眠を確保する
睡眠は脳の疲労を回復させ、認知症予防に欠かせない要素です。以下のポイントを意識して、質の良い睡眠を確保しましょう。
●規則正しい生活: 毎日同じ時間に寝起きする
●寝る前のリラックス: スマホやテレビを控え、読書やストレッチでリラックスする
●快適な寝室環境: 適切な温度や暗さを保つ
認知症の早期発見の重要性
認知症は早期に発見することで、進行を遅らせる治療やケアが可能です。以下のような症状が見られた場合は、早めに医療機関を受診しましょう。
●記憶力の低下(最近の出来事を忘れる)
●言葉が出てこない、会話が難しくなる
●日常生活でのミスが増える(財布や鍵を紛失するなど)
●時間や場所がわからなくなる
参考:自分でできる認知症の気づきチェックリスト(とうきょう認知症ナビ)
早期発見がもたらすメリット
1. 本人や家族への影響を軽減
認知症は本人の生活の質(QOL)を低下させるだけでなく、家族や介護者に大きな負担を与えます。
2.進行を遅らせる可能性
早期発見と適切な対策で、認知症の進行を遅らせることができます。
3.予防でリスクを減らせる
運動や食事、社会的交流などの生活習慣を改善することで、認知症のリスクを大きく減らすことができます。
4.治療可能な疾患の早期発見
認知症とよく似た症状が現れるものの、実は他の病気という場合もあります。例えば、うつ病や甲状腺の病気などは、適切な治療を行うことで症状が改善することがあります。
5.必要な支援やサービスを受けやすい
早い段階で支援制度や福祉サービスを利用できるため、本人と家族の負担を軽減し、より良い生活が送りやすくなります。
認知症は誰にでも起こり得る病気ですが、予防や早期発見、適切なケアによって進行を遅らせることが可能です。認知症を予防するには、日常生活での習慣を見直し、健康的な生活を送ることが大切です。
認知症予防は早めの取り組みが鍵です。今回ご紹介した5つの習慣を参考に、今日からできることを始めてみませんか?
-
-
 介護と仕事の両立
介護と仕事の両立
-
Q 両親の介護のために、仕事を辞めて実家に帰るべきでしょうか
Q
遠方に住む70代の両親。父は要介護2で生活全般に支援が必要です。一人で父の世話をしていた母が先日転倒し、腕を骨折しました。二人の生活を支えるため、息子である自分が実家に帰るべきなのか悩んでいます。妻も仕事をしており、子供もまだ就学中です。
A
ご家庭により事情はさまざまですが、仕事を続けながらでも遠方の両親をサポートすることは可能です。ご両親の介護生活を支えるための知識、仕事と介護を両立させるノウハウを紹介します。
介護体制を整える準備
まずご両親の介護生活を支えるために一時帰省する際、地域の相談窓口や、福祉サービスの情報をできる限り集めましょう。ケアマネジャーのアポイントメントも、事前に段取りしておけば時間のロスが少なくなります。ケアマネジャーに相談する際には、仕事と介護を両立したいという要望をはっきりと伝えましょう。
困った時に頼りにできる親戚や近所の方とも顔を合わせ、ご両親を多方面から支える環境を整えることも大切な準備です。◎一時帰省時の行動例
●ご両親に今後の暮らし方の希望を確認
●主治医、ケアマネジャーとの面談
●介護保険認定調査の立ち会い、生活支援サービスを受けるための準備
●見守りサービス、配食サービスの利用手続き
●今後を見据え、高齢者施設などの情報を収集
社員の介護生活を支援する制度
仕事を続けながら介護をする人のために、企業には「育児・介護休業法」に基づき「介護休暇・介護休業制度」の設置が定められています。また、法定を上回るサポート制度(在宅勤務や休業できる日数の拡大など)を設ける企業も増えつつあります。
結論を急がず、使える制度や福利厚生について担当部署に相談しましょう。◎制度例
●介護休業 ●介護休暇 ●勤務時間の短縮措置
●法定時間外労働の制限 ●深夜業の制限 ●転勤に対する配慮
●不利益な取り扱いの禁止 ●介護休業給付金仕事と介護の両立に欠かせない職場の協力
一時的にでも仕事を離れることには不安が伴うものです。職場でプライベートな話題を出すことに抵抗があるかもしれませんが、できる限り上司や同僚とコミュニケーションを取り、業務の調整や、自分の状況についてオープンに話しておくことが大切です。「通院の付き添いで月に一度仕事を休む」「親の具合が悪く急な呼び出しがあるかもしれない」などと伝えておくと、周囲の協力も得やすくなります。
介護の相談窓口
◎市区町村の介護保険課、高齢者福祉課
◎地域包括支援センター
◎担当のケアマネジャー
-
Q 育児と介護と仕事を両立できるのか、不安です(ダブルケア)
Q
一人暮らしの母(72歳)が初期の認知症と診断されました。現在の症状はもの忘れ程度なので生活に大きな支障はありませんが、いつ介護が必要になるのか分かりません。現在、6歳と3歳になる娘の育児に追われながらも仕事を続けていますが、さらに親の介護が加わった際、仕事を続けていられるのか不安です。
A
日本では晩婚化の影響で出産年齢が高くなったことにより、子育てと親の介護を同時に担うケースが増えています。しかも子育て世代は仕事においても現役です。
介護が始まると、忙しさと心労で疲れきってしまい、精神的にも追いつめられてしまうことも少なくありません。このような状態を防ぐためにも、生活の工夫や必要な準備を少しずつ進めていくことが大切です。育児・介護・仕事を同時に担うための準備
◎子供を預かってもらえる場所を確保する
親が体調を崩した時等に子供を預かってもらえる場所を探しておくと安心です。「ファミリーサポートセンター」や「保育ママ」、「学童保育」、「ベビーシッターサービス」等、地域にどのようなサービスがあるのかを調べ、費用や利用方法などを確認しておきましょう。
◎家事の時短など、生活の工夫をする
ロボット掃除機や洗濯乾燥機等の家電を利用したり、料理キットの宅配サービスを利用したり、効率よく家事をこなし時間と労力を軽減する工夫をしてみましょう。それでも難しい場合は家事代行サービスを利用するのもいいかもしれません。
◎配偶者と家事・育児の分担をする
共働きの場合、家事は分担するのが基本です。保育園や幼稚園の送迎、お風呂に入れる、勉強をみる、ごみ捨てをする等、一つ一つ項目を出しながらお互いにできることを分担していきましょう。
子どもが発熱した時の急な対応などについても、話し合っておくことを忘れないでください。◎子供とのスキンシップを大切にする
仕事と子育ての両立だけでもとても大変ですが、さらに親の介護が加わると子供たちと触れ合う時間が少なくなってしまいます。
子供を抱きしめる、大切だと思っていることを伝える等、子供とのスキンシップだけは忘れないようにしましょう。◎親が元気なうちに介護について話し合う
親の暮らしの現状と介護が必要になった時の希望を確認すると同時に、兄弟など他の家族とも介護が必要になった時の負担や分担について話し合いましょう。介護に使えるお金も確認しておくことが大切です。
◎介護保険制度や親の暮らす地域にある介護サービスを知る
介護保険の申請方法や利用できるサービス、費用など、介護保険制度の概要を理解しましょう。また、親の居住地を管轄する地域包括支援センターや自治体サービスなどの情報についても事前に調べておきましょう。
◎働き方を見直す
業務内容の見える化、共有化、仕事の効率化を心掛けましょう。介護が始まってからは、勤務時間の短縮や業務内容の整理等、働き方を見直すことも必要となります。会社の支援制度も早めに確認しておきましょう。
相談窓口
【介護】
◎市区町村の介護保険課、高齢者福祉課
◎地域包括支援センター
◎担当のケアマネジャー
【育児】
◎子育て世代包括支援センター
(全国296市区町村・720ヶ所。2020年3月までに全国設置予定)◎保健福祉センター、保育課
-
Q
 介護休業について教えてください
介護休業について教えてくださいQ
長期療養をしていた母親を自宅で看取ることにしました。残された母との時間をできるだけ一緒に過ごしたいと考えていますが、介護休業は取得できるのでしょうか?
A
介護休業は、介護と仕事を両立するための制度です。看取りのために利用することも可能です。今回は、介護休業を取得できる条件や期間、介護休業給付金など、介護休業制度について詳しくお伝えします。
介護休業制度とは
「介護休業」とは、要介護状態の家族を介護するために長期休暇を取得できる制度です。介護休業は、「育児・介護休業法」において従業員の権利として認められています。
介護休業を取得できる条件
要介護状態の対象家族を介護する従業員であれば原則取得が可能です。但し、期間を定めて雇用されている方は、申出時点において次のいずれにも該当することが条件です。
・同一の事業主に引き続き1年以上雇用されていること
・取得予定日から起算して93日を経過後6ヶ月以内に労働契約の期間が満了しないこと
※日雇いの方、労使協定で定められた一定の労働者は介護休業を取得できません。介護休業を取得できる期間
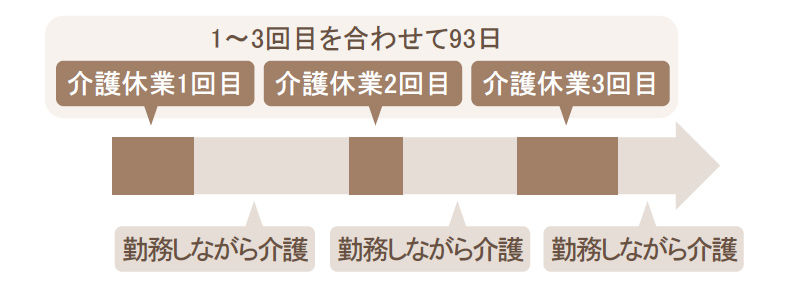
介護休業を取得できる期間は、対象家族1人につき通算93日です。一度にまとめて取ることもできますし、3回まで分割して取得することも可能です。
※企業によっては法律を上回る内容の制度を整備している場合がありますので、自社の制度を確認しておきましょう。
対象家族の範囲について
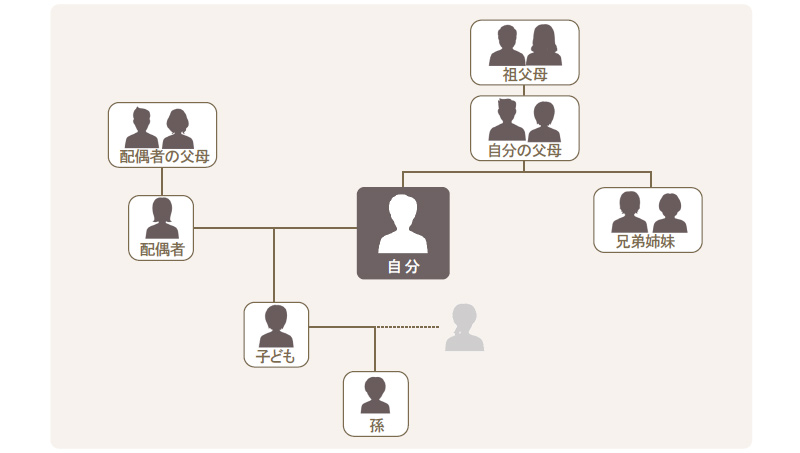
介護休業の対象家族は、従業員の両親(養父母を含む)、祖父母、兄弟姉妹、子供(養子を含む)、孫、配偶者(事実上婚姻関係と同様の事情にある者を含む)、配偶者の両親(養父母を含む)です。なお、対象家族の扶養や同居の条件はありません。
要介護状態について
「要介護状態」とは、けがや病気、心身の障害により、2週間以上にわたり常時介護を必要とする、以下2つのうちのどちらかを満たしている状態です。
(1)介護保険制度の要介護状態区分において要介護2以上であること
(2)状態①~⑫のうち、2が2つ以上または3が1つ以上該当し、かつ、その状態が継続すると認められること
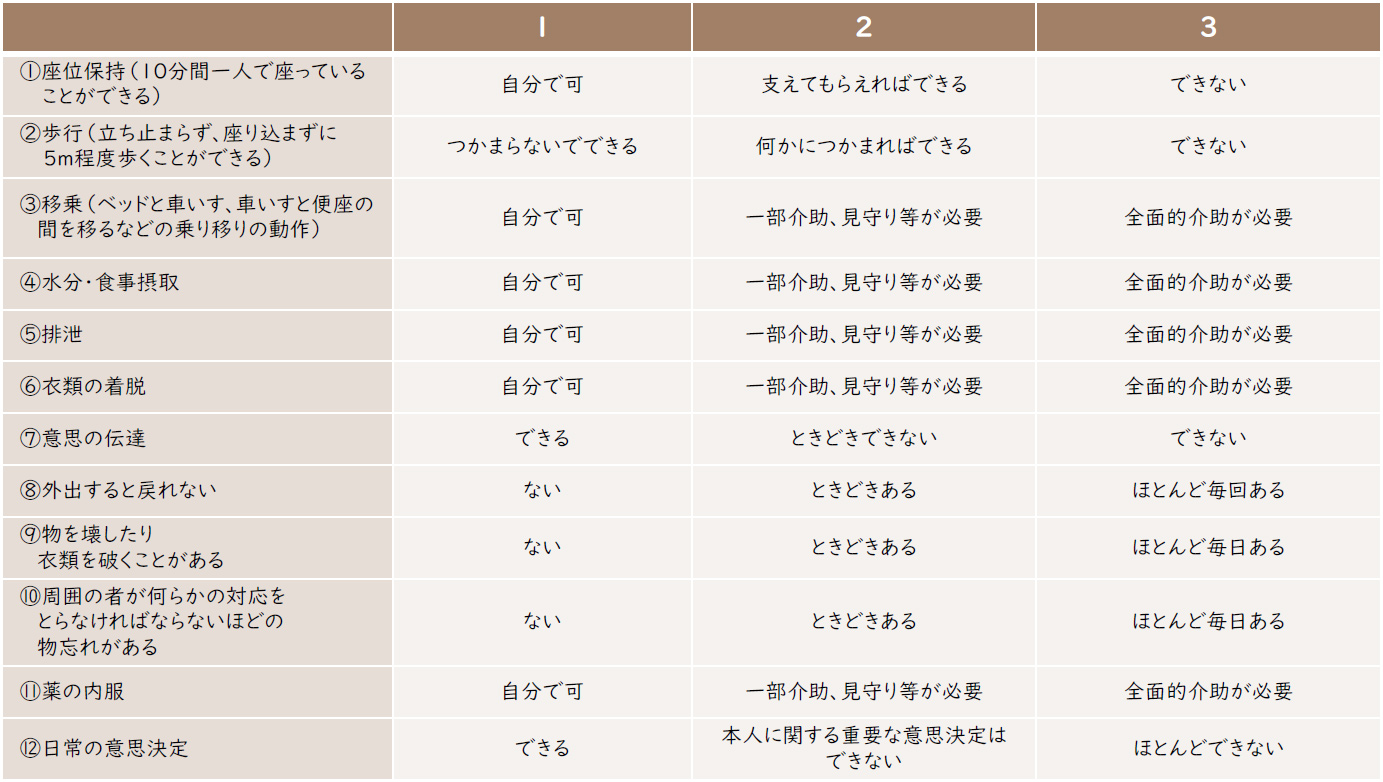
※介護保険の要介護認定証や主治医の意見書の提出を求める事業主もいます。
※この判断基準にあてはまらないからといって、介護休業を取得できないわけではありません。介護をしている従業員の個々の事情にあわせて、事業主は柔軟に運用することが望まれています。
介護休業給付金について
介護休業期間は原則無給ですが、条件を満たせば雇用保険から「介護休業給付金」が支給されます。支給額は、介護休業開始前にもらっている給与の67%で、次の式で計算されます。
介護休業給付金額=休業開始時賃金日額 × 支給日数 × 67%
※介護休業期間中に有給休暇や手当などの給与を受けている場合、その金額によっては支給額が減額・支給されないこともあります。また、支給金額には上限があります。
介護休業給付金を受け取れる条件
●雇用保険の被保険者であること
●介護休業を開始する前の2年間に、雇用保険に12ヶ月以上※加入していること
※介護休業開始日の前日から1ヶ月ごとに区切った期間で、賃金支払いの基礎となった日数が11日以上ある月を1ヶ月と数えます。
●常時介護が必要な家族を介護するため、2週間以上の休業が必要なこと
●職場復帰を前提として介護休業を取得すること
介護休業給付金の申請方法
給付金の申請は介護休業が終了してから行います。介護休業期間中には、給付金を受け取れないので注意しましょう。
介護給付金を申請するためには、勤務している会社を管轄するハローワークへの申請が必要となります。会社が申請手続きを行うため、詳しい流れは人事・総務担当者に確認してください。
申請期間は、介護休業が終了した日の翌日から2ヶ月後の月末となっていますので、会社に提出する書類の申請等が遅れないように気を付けましょう。
-
Q
 遠距離介護が始まった!仕事と介護を両立できるか心配
遠距離介護が始まった!仕事と介護を両立できるか心配Q
遠方に住む母が転倒して介護が必要になりました。介護保険の手続きは進めていますが、仕事を続けながら介護ができるか不安です。
A
離れて暮らすお母様の介護と仕事の両立に不安を感じておられると思いますが、遠距離介護をしながら仕事を続けている方は多くいらっしゃいます。サポートサービスや仕事と介護を両立するためのコツをご紹介します。
活用できるサービスや資源
介護をするうえで中心となるサービスは介護保険ですが、以下に挙げたようなサービスも親御さんやご自身の状況に合わせて組み合わせて活用しましょう。
各サービスの詳細や利用方法は親御さんがお住いの自治体窓口や地域包括支援センターに相談してください。また、いまはインターネットでさまざまな介護情報を得ることができますので、情報収集してみてはいかがでしょうか。介護に活用できるサービス・資源
■介護保険サービス
■自治体の高齢者福祉サービス
■社会福祉協議会のサービス
■見守りや緊急通報などの機器・サービス
■近くに住む親族や近所の方仕事と介護を両立するコツ
仕事を続けながら遠方の親御さんを介護するためには、事前の準備とマネジメントが重要です。介護保険を始めとした介護サービスや自治体の福祉サービスなど多様な資源をどうプランニングして親御さんの生活をサポートするか、関係機関との連絡を密にとりながら「ケアプラン」をまとめていきます。
① 直接介護ではなくマネジメントが重要
・自分が直接介護できる時間は限られています。強い味方になってくれるケアマネジャー等とコミュニケーションを図りながら、介護体制を整えるためのマネジメントをおこないましょう。
② 介護費用は原則親のお金から捻出する
・介護費用を捻出するためには親御さんの資産状況を把握しておくことが必要です。できれば、親御さんが元気なうちに年金や預貯金などの収入と支出を確認して、介護にかけられる費用を試算しておきましょう。
③ 距離を補う見守りサービスや機器は積極的に活用
・離れて暮らす親御さんが安全に生活できているかを確認したり、急な体調変化の際に連絡してくれる見守りサービスや機器を上手に活用しましょう。
・日頃からビデオ通話や電話などを活用して親御さんとコミュニケーションを図っておくことも大切です。
④ 帰省は臨機応変に
・「毎週必ず帰省する」といった制限は負担が大きくなります。親御さんの体調やサービスの導入時、仕事や自分の予定を考慮した柔軟な帰省計画を立ててください。
・費用節約のために負担のかかる方法での帰省を繰り返すと、心身ともに疲れてしまいます。時には余裕を持ったスケジュールやグリーン席など奮発して心地よい帰省を選択しましょう。
⑤ 職場への相談報告は早めに
・遠距離の場合、お休みが数日にわたることもあります。なるべく早めに介護の状況を上司や職場の仲間に伝えて、協力を得やすい環境を整えておきましょう。
お母様の介護と仕事の両立に加えて、ご相談者様の暮らしも保てる「介護」をしていただきたいと思います。
-
Q
 仕事をしながらの介護に疲れきってしまいました
仕事をしながらの介護に疲れきってしまいましたQ
認知症の母親を介護していますが、仕事をしながらの介護に疲れきってしまいました。休息をとっても疲れが取れず、気持ちも沈みがちです。今後、母親の介護が続けられるか不安です。
A
介護による疲れやストレスを放置しておくと、介護うつや介護離職、虐待などに発展することもあるため、早めの対策が必要となります。今回は、介護疲れの原因や引き起こされる問題、相談先などについて詳しくご紹介します。
介護疲れの原因
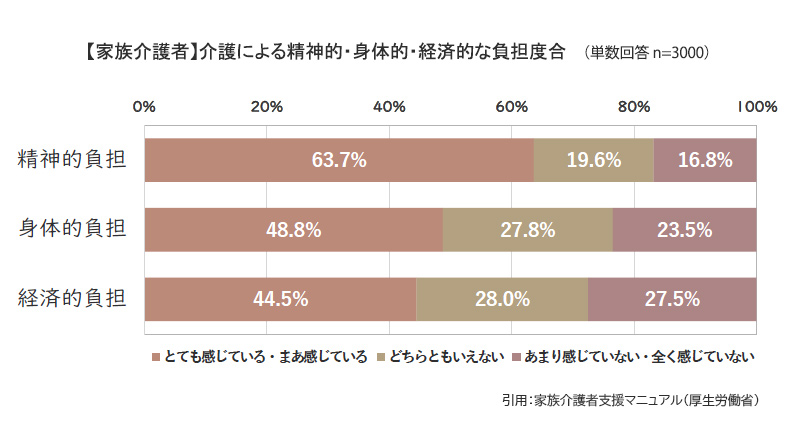
介護には、「身体的」「精神的」「経済的」な負担があると言われており、介護疲れの原因になることがあります。
●身体的負担
介護では、身体を支えたり持ち上げたりと、介護者への身体的負担が大きく、その負担は介護度が高くなるにつれ大きくなります。腰や肩、ひざなどを痛めてしまうケースもあり、また、休みなく続く介護によって、身体的な負担を常に感じるようになります。
●精神的負担
身体的な負担が蓄積していくことで、心に余裕やゆとりがなくなり、精神的に追い詰められることがあります。特に認知症の介護では、暴言や暴行、徘徊などの症状が出ることもあり、介護疲れを感じる家族が多いようです。
●経済的負担
身体的、精神的負担だけではなく、経済的な負担や不安を抱えている人も少なくありません。介護にかかるお金は介護保険サービス費やおむつなど多岐にわたり、親に十分な資産がない場合は子供が費用を負担するケースがあります。また、介護によって仕事を辞めたり休んだりせざるを得なくなるケースもあるため、それが金銭的な余裕のなさにつながることもあります。
介護疲れが原因で起こる問題
介護に疲弊して精神的に追い込まれた状況になると冷静な判断が難しくなります。介護離職や介護放棄、最悪の場合「虐待」といった事件に発展するケースもあります。
●介護離職
介護と仕事の両立ができずに、仕事を辞める人がいます。仕事をやめれば介護に専念はできますが、介護離職をした人の多くが肉体的・精神的・経済的に負担が増したとする調査結果もあります。中でも「経済的な負担」が7割以上と最も大きく、離職によってほとんどの人が経済的なダメージを受けていることがわかります。
●介護うつ
介護が原因で発症したうつ病のことを「介護うつ」と言います。介護うつになると、食欲不振をはじめ、疲労感や倦怠感、睡眠障害などの症状が現れる場合があります。介護者の日常生活に大きな支障をきたしてしまう可能性があるため対策が必要です。
●介護放棄・虐待
介護疲れや介護ストレスが原因で、介護放棄や虐待にまで及んでしまうことも少なくありません。特に在宅での介護は人目に触れにくいため、事件に発展して初めて周囲がその深刻さに気づくケースが多いのが現状です。介護放棄や虐待は、罪に問われることもあります。
介護疲れの負担を軽減するには
介護は自分一人で抱え込まず、介護者自身の健康や生活を守ることが大切です。介護サービスの利用や周囲の協力を得ながら身体的・精神的・経済的な負担を軽減していきましょう。
●介護保険サービスを活用する
要介護認定を受けることでさまざまなサービスを利用することができます。介護保険サービスは自宅で受けるサービスのほか、デイサービス(通い)やショートステイ(宿泊)、介護施設への入所等多岐にわたるため、ケアマネジャーと相談をしながら決めていきましょう。
●高齢者サービスを活用する
配食や緊急通報サービス、タクシーの助成や家事支援等、民間や行政が実施しているサービスを活用することで、介護の負担が軽くなり介護疲れを軽減できる場合があります。地域によって支援内容やサービスが異なるため、ホームページや市役所、地域包括支援センターなどで確認してみましょう。
●息抜きの時間を作る(レスパイトケア)
レスパイトケアとは、介護を行っている人に休息をとってもらうためのサービスです。レスパイトケアには介護保険適用のサービスや自費利用でのサービスなど、多岐にわたり様々なサービスが用意されています。一時的であっても介護から離れる時間を作ることで、心身ともにリラックスすることができます。
●経済的な負担を軽減する
「高額介護サービス費」や「高額医療・高額介護合算療養費」など、介護サービス費や医療費が高額になってしまった場合に、費用を助成してくれる制度があります。制度の内容や利用方法を管轄の市区町村に確認しておきましょう。
●相談できる相手を探す
在宅介護の場合、介護者は孤立してしまいがちです。誰にも悩みを相談できず、一人で抱え込んでしまうとストレスはますます大きくなりますので、友人や兄弟姉妹、より具体的な解決策を相談したい場合は、地域包括支援センターや担当のケアマネジャーなどの専門家に相談しましょう。また、介護講習会や家族会、オレンジカフェなど、介護の不安を共有・相談できる場所があるため、地域にどのような相談場所があるのか調べてみましょう。
●施設入所を検討する
介護を受ける場所は在宅だけではありません。介護に疲れてしまったら、施設への入所も検討しましょう。なかには、介護施設に入所することで認知症状が落ち着いたり、栄養状態が改善したりすることもあります。また、あえて距離を置くことで、お互いにとってより良い関係が保てることもあります。
家族の介護をしている方は、様々な負担を抱えています。介護者は知らず知らずのうちに無理をしてしまい、体調を崩してしまったり、仕事を続けられなくなってしまうケースもあり、介護疲れは深刻な問題となっています。
いつまで続くかわからない介護生活を乗り切るためには、頼れる機関やサービスを利用する必要があります。一人で抱え込まず、ご自身を大切にしながら無理のない介護を続けていきましょう。
-
Q
 育児・介護休業法の改正について知りたい
育児・介護休業法の改正について知りたいQ
2025年に育児・介護休業法が改正されると聞きました。親の介護が始まりそうですが、具体的にどのような変更があるのでしょうか 。
A
2025年の育児・介護休業法改正では、介護と仕事の両立を支援し、介護離職を防止するための制度が強化されます。主な改正内容とポイントについてご説明します。
育児・介護休業法改正の内容・ポイント
2025年の改正では、両立支援制度の周知や研修の義務化、介護休暇の対象範囲拡大など、介護と仕事を両立するための環境整備が強化されます。これにより、介護が必要な労働者がより柔軟に制度を活用できるようになります。
主な改正の内容
1.介護離職防止のための個別周知・意向確認の義務化
(1)介護が必要になった労働者に対して、介護休業や介護両立支援制度の内容を個別に周知し、利用の意向確認を行うことが義務化されます。
【周知事項】
●介護休業に関する制度、介護両立支援制度等
●介護休業・介護両立支援制度等の申出先(例:人事部など)
●介護休業給付金に関すること
【個別周知・意向確認の方法】
●面談(オンライン面談も可能)
●書面交付
●FAX(労働者が希望した場合のみ)
●電子メール(労働者が希望した場合のみ)
(2)労働者が介護に直面する前に、介護制度に関する情報を提供することも義務付けられます
【情報提供期間】
●労働者が40歳に達する日(誕生日前日)の属する年度(1年間)
●労働者が40歳に達する日の翌日(誕生日)から1年間
【情報提供事項】
●介護休業に関する制度、介護両立支援制度等
●介護休業・介護両立支援制度等の申出先(例:人事部など)
●介護休業給付金に関すること
【情報提供の方法】
●面談(オンライン面談も可能)
●書面交付
●FAX(労働者が希望した場合のみ)
●電子メール(労働者が希望した場合のみ)
2.介護離職防止のための雇用環境整備の義務化
労働者への両立支援制度等に関する早期の情報提供や、雇用環境の整備(研修、相談窓口設置等のいずれかを選択)が義務付けられます。
【事業主が講じるべき措置(以下のいずれか)】
●介護休業・介護両立支援制度等に関する研修の実施
●介護休業・介護両立支援制度等に関する相談体制の整備(相談窓口設置)
●介自社の労働者の介護休業取得・介護両立支援制度等の利用事例の収集・提供
●自社の労働者への介護休業・介護両立支援制度等の利用促進に関する方針の周知
※複数の措置を講じることが望ましいとされています。
3.介護休暇の対象範囲拡大
これまで介護休暇の対象外とされていた「継続雇用期間6か月未満の労働者」も、改正により勤続期間に関係なく介護休暇を取得できるようになります。これにより、新入社員や転職直後の労働者も制度を利用しやすくなります。
【介護休暇の対象となる家族】
・配偶者 ・父母 ・子 ・祖父母 ・兄弟姉妹 ・孫 ・配偶者の父母
4.家族を介護する労働者へのテレワーク導入の努力義務化
要介護状態の家族を介護する労働者がテレワークを選択できるよう、事業主に対してテレワーク導入の努力義務が課されます。これにより、介護をしながら働きやすい環境が整備されます。
参考:厚生労働省「厚生労働省 育児・介護休業法について」
親の介護が始まりそうな場合は、早めの準備が重要です。今回の改正内容も含めて、介護と仕事の両立をサポートする支援制度について、早めに会社に相談しましょう。信頼できる上司や人事部などの担当部署に相談することで、介護休暇やテレワークなどの制度をより効果的に利用しやすくなります。また、親御さんの居住地域にある「地域包括支援センター※」に相談することもおすすめです。専門スタッフが対応してくれるため、早めに相談することで不安を解消し、必要な支援をスムーズに受けられるようになります。地域ごとに担当が決まっているので、親御さんの住む地域を管轄するセンターに相談しましょう。
※地域包括支援センターとは、高齢者やその家族を支援する窓口で、福祉・介護・医療の専門職が常駐しており、介護サービスの紹介や介護保険の申請サポート、ケアプラン作成などを行っています。
■参考リンク
-
-
 医療
医療
-
Q 自宅で訪問診療を受けたい
Q
車いすで生活している父が肺炎のため入院しています。先日、医師から退院の話がでました。病院で行なっている酸素療法が自宅に戻ってからも必要なようで、父の体調管理や酸素管理などに不安があります。主治医から自宅に医師が来てくれる医療サービスがあると聞いたのですが、父も利用できるのでしょうか。
A
お父様のように病院に通うことが難しい方のために、医師が定期的に訪問して診療してくれたり、急変時に往診をしてくれる医療サービスがあります。
訪問診療 医師が自宅に訪問し、定期的・計画的な診療(多くは月に2回、
体調が不安定な場合は4回)や健康管理を行う往 診 訪問診療を受けている方が急変や具合が悪くなった時に、患者や
ご家族の求めに応じて医師が自宅に訪問し、診療(往診)を行う- 訪問診療
- 医師が自宅に訪問し、定期的・計画的な診療(多くは月に2回、体調が不安定な場合は4回)や健康管理を行う
- 往 診
- 訪問診療を受けている方が急変や具合が悪くなった時に、患者やご家族の求めに応じて医師が自宅に訪問し、診療(往診)を行う
訪問診療で受けられる主な医療行為
●血液検査、尿検査、超音波検査、心電図検査
●点滴
●酸素療法
●褥瘡処置
●カテーテル管理
●経管栄養(胃ろうなど)の管理
●中心静脈栄養(高カロリー輸液)の管理
●悪性腫瘍(がん)の疼痛管理
●看取り訪問診療を利用する場合の流れ
1 医療機関を選ぶ

訪問診療医は患者が自由に決めることができます。
自分で探すことが難しい場合は、 主治医や入院先の地域連携室に相談すると 患者やご家族の状況に応じた医師の紹介が受けられます。
2 療養方針を決める

訪問診療医が決まったら、退院前に患者の在宅生活を支える関係者が集まりカンファレンスを行い、情報共有や役割分担、今後の自宅での療養方針について話し合います。

3 療養計画の作成、支援体制を整える
療養方針を基に、患者本人やご家族の希望、生活環境などを踏まえて療養計画を作成します。
住環境の整備や福祉用具、介護サービス等の利用が必要な場合は、ご本人やご家族、訪問診療医、ケアマネジャー、サービス事業者等が相談しながら包括的な支援体制を整えます。
-
Q このまま入院をしながらリハビリを継続したい
Q
4か月ほど前に脳出血で倒れた父には、右半身麻痺と味覚障害の後遺症が見られます。元の生活を取り戻すために懸命にリハビリに励んでいますが、リハビリテーション病院の医師からはこれ以上の入院は難しいと言われました。
入院を継続してリハビリを続ける方法はないのでしょうか?A
医療保険で受けられるリハビリ日数には上限があるため、お父様やご家族が希望されても入院を継続することはできません。脳出血を患った方が医療保険でリハビリを受けられる期間は150日、高次脳機能障害を伴った重篤な脳血管障害でも最大180日のため、多くの方が十分な期間を確保できないまま退院を迎えているのが現状です。
一般的なリハビリの流れと受けられるリハビリの内容
急性期 回復期 維持期 期 間 治療後2~4週間 治療後1~6ヶ月 回復期以降 目 的 ・廃用症候群の予防
・早期離床
・早期ADL訓練 など・心身機能の回復
・ADLの向上
・在宅復帰支援 など・回復した機能の維持、向上
・ADLの維持、向上
・QOLの改善 など
場 所 治療を受けた病院 ・リハビリ専門病院
対象者:専門的なリハビリを受ける必要がある疾患の方
入院期間の上限:60~180日(ケガ・病気・障がいの種類によって異なる)
・地域包括ケア病棟
対象者:在宅復帰を目指す方
入院期間の上限:60日
【施設入居】
・介護老人保健施設
・療養型医療施設など
【在宅生活】
・外来でのリハビリ
・訪問、通所リハビリなど
保 険 医療保険 医療保険 医療保険
介護保険退院後もリハビリを続ける方法
リハビリテーション病院を退院し、維持期に入ると、要介護認定を受けている方のリハビリは「医療保険」から「介護保険」へと移行されます。原則、介護保険が優先されるため、介護老人保健施設への入居や介護保険における訪問・通所リハビリ等を勧められることが一般的です。同じリハビリであっても、維持期のリハビリ目的はあくまで現状維持のため、病院で受けていたような積極的なリハビリが行われることはほとんどありません。
◎医療保険で継続する場合
医師が、治療を継続することにより身体機能の改善が期待できると判断した場合は、リハビリの算定日数(150日・180日)を超えてもリハビリが受けられることがあります。
リハビリを受けられる場所・サービス 自 宅 ●リハビリテーション科(外来通院) ●訪問歯科診療 など 施 設 ●医療療養病床 など ※原則、医療保険と介護保険は併用できません。
◎介護保険で継続する場合
介護保険でのリハビリは、介護認定を受けている方が受けられるリハビリです。
介護保険では通って行う通所リハビリとご自宅で行う訪問リハビリ、施設に入所して行うリハビリ等があります。
医療保険とは異なり、受けられる疾病の種類やリハビリの日数に制限はなく、必要性があれば誰でも利用することが可能です。リハビリを受けられる場所・サービス 自 宅 ●訪問リハビリ ●訪問看護 ●通所リハビリ(デイケア)
●通所介護(リハビリ特化型) サービス など施 設 ●介護老人保健施設 ●介護療養型医療施設
●有料老人ホーム など※リハビリを受けるためには医師の指示書が必要となります。
◎自費で継続する場合
自費リハビリとは、医療保険や介護保険等で提供されるリハビリではなく、全額自己負担で受けるリハビリを指します。日数等に制限はなく、自由に事業者を選択することができます。
自費リハビリは、公的保険でのリハビリでは足りないと感じる方の受け皿として需要が伸びていますが、高額になるため経済力に左右されるほか、価格に見合うだけの価値があるかを見極めることが難しいといった課題もあります。
-
Q
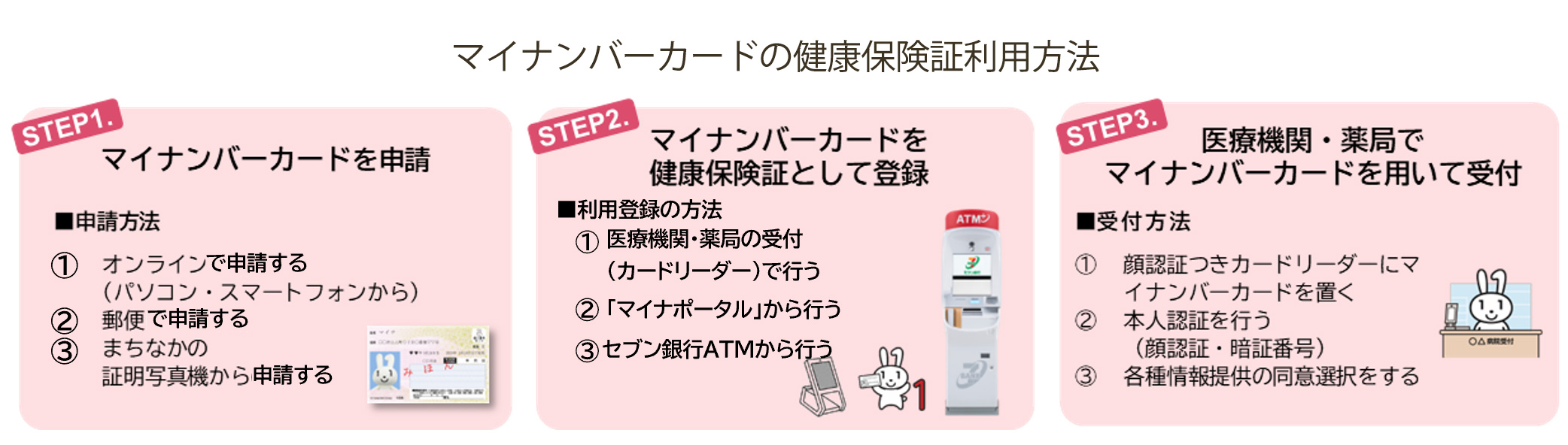
 マイナンバーカードの健康保険証利用について
マイナンバーカードの健康保険証利用についてQ
マイナンバーカードを健康保険証として利用できるようになると聞きました。高齢の親にも手続きをすすめたほうが良いのでしょうか?
A
政府が推進する「社会全体のデジタル化」の施策の一つとして、2021年10月からマイナンバーカードの健康保険証利用が運用開始されました。マイナンバーカードと健康保険証がひとつになることで、健康保険証としての利用だけでなく、健診情報や薬剤情報が確認できたり、確定申告が簡単になったりと、高齢者にとっても、医療にかかわるさまざまな場面において便利になります。親御さんと一緒に内容をよく確認したうえで取り入れていただきたいと思います。
マイナンバーカードの健康保険証利用で便利になることや手続きの流れなどについてご紹介します。マイナンバーカードの健康保険証利用で便利になること
●病院や薬局の保険証確認が自動でおこなえる
これまでは、月ごとに病院や薬局の窓口で健康保険証を提示し、本人確認をしていましたが、病院や薬局に設置されているカードリーダーにマイナンバーカードをかざすだけで本人確認と保険証の確認ができます。
●マイナンバーカードが国民健康保険及び
後期高齢者医療制度の保険証として利用できる国民健康保険や後期高齢者医療制度に加入している方は、事前の登録手続を行えば、マイナンバーカードが国民健康保険証または後期高齢者医療被保険者証として利用できるようになります。
●健康保険に変更があっても手続きを待たずに受診ができる
引っ越しなどで健康保険の変更手続きをすると、新しい健康保険証が届くまでは一旦、医療費の全額を窓口に支払わなくてはいけませんでしたが、マイナンバーカードの健康保険証利用であれば、新しい健康保険証が手元になくても従来通りの利用ができます。
●病院や薬局間で特定検診等のデータや薬の情報が共有できる
高齢の方は複数の病院を受診していることも多く、それぞれの医療機関でご自分の状況や服薬について説明することが難しかったり、負担に感じたりすることがあると思います。ご本人の同意があれば、医療機関が過去の服薬や特定健診等のデータを共有できるため、初めて受診する病院や旅先・災害時などでも正確な医療情報が伝えられ、適切な診療を受けやすくなります。
●急な入院などで高額な支払いが必要になった場合の一時払いが不要になる
急な入院などで高額な医療費を支払う場合に利用する高額療養費制度は、申請や手続きに時間がかかるため、窓口で一時的に自己負担する場合がありました。マイナンバーカード健康保険証を利用すれば一時払いをしなくてもよくなります。
●マイナポータルで特定健診情報や薬剤情報・医療費が閲覧できる
政府が運営するサイト「マイナポータル」で特定健診や医療費の通知、投薬についての情報をまとめていつでも閲覧できるようになります。ご家族も親御さんの健康や医療に関する情報を把握しやすくなります。
●確定申告の医療費控除の手続きが簡単になる
確定申告で医療費控除を行う場合、過去1年間の医療費の領収書を保存して金額を管理する必要がありましたが、マイナポータルを通じて医療費情報(医療機関等名、医療費の総額、診察年月など)が管理できるようになり、オンラインで医療費控除の確定申告ができるようになります。
マイナンバーカードの健康保険証利用の方法
マイナンバーカードを健康保険証として利用するためにはまず、マイナンバーカードを取得することが必要です。高齢の方には難しい場合もありますので、ご家族も一緒にサポートしましょう。マイナンバーカードの取得や健康保険証としての登録は以下のサイトをご覧ください。
■参考リンク
●マイナンバーカードの登録や利用方法に関する専用窓口
マイナンバー総合フリーダイヤル 0120-95-0178
[受付時間] 平日9:30~20:00 土日祝9:30~17:30※※1番については、平日・土日祝ともに9:30~20:00
マイナンバーカード及び電子証明書を搭載したスマートフォンの紛失・盗難などによる一時利用停止については、24時間365日受け付けます。
-
Q
 ちょっとした疑問を気軽に相談できる窓口はありますか
ちょっとした疑問を気軽に相談できる窓口はありますかQ
病院に行くほどではなさそうな母の体調やちょっとした疑問を気軽に相談できる窓口はありますか?
A
スマートフォンやパソコンで体調や健康に関する相談がおこなえるオンライン健康相談サービスがあります。病院に行くべきかの判断や何科を受診すべきか、健康に関する日常の何気ない疑問、不安などもご相談ができます。
オンライン健康相談サービスとは
病気の診断や診療などをおこなうオンライン診療とは異なり、スマートフォンやタブレット、パソコンによるビデオ通話やチャット、メールなどで、気軽に医師や専門家に健康や体調に関する相談ができるサービスです。家族の症状を相談することもできます。
オンライン健康相談サービスの特徴
■気軽に相談しやすい
スマートフォンやインターネット環境があれば、好きな時間や場所から相談ができます。相談方法は電話やビデオ通話などのリアルタイム相談のほか、LINEなどのチャットやメールを使った方法もあります。
■外に出なくても自宅で利用できる
自宅で相談ができるため移動の時間がかからず、からだへの負担が少なく済みます。また、他の患者さんと接触することがないので、院内感染や市中感染などのリスクもありません。
■医師や専門家による相談が受けられる
健康に関するちょっとした悩みから、症状へのアドバイスや受診の必要性などを、医師や看護師、薬剤師など医療の専門家が知識と経験を踏まえて回答してくれます。オンライン診療システム事業者が提供する健康相談サービスを利用すると、病気の診断や診療が必要な場合は希望に応じてオンライン診療が利用できます。
サービスを利用する前に
■オンライン環境や利用方法を確認する
利用にはスマートフォンやパソコン、タブレットなどが必要です。また、事前にアプリのダウンロードや登録手続きなどが必要な場合がありますので、利用方法をよく確認してください。高齢者など日頃からオンラインシステムに馴染みのない方は、ご家族などがサポートしながらおこないましょう。費用も無料のものから有料のものまでさまざまありますので事前によく確認しておきましょう。
■ 相談したい内容を整理しておく
相談したい内容をメモにして用意しておくと会話やチャットなどのやり取りがスムーズに進みます。的確なアドバイスをいただくためにも事前に相談内容を整理しておきましょう。
オンライン健康相談サービスの種類
さまざまなタイプのオンライン健康相談サービスが登場しています。費用も無料のものから定額制、利用した時だけなどいろいろありますので、ご自身(親御さん)にあったサービスをお選びください。
◎ビデオ通話相談
●「健康相談ポケットドクター」 MRT(株)×(株)オプティム
オンライン診療システム事業者が運営する健康相談アプリ。ビデオ通話で医師にリアルタイムで相談できる。(有料。医師によって異なる)
※オンライン診療サービスの利用も可能。◎ビデオ通話相談・チャット相談
●「LINEヘルスケア」 LINEヘルスケア(株)
LINEアプリを使った健康相談サービス。LINEのビデオ通話機能で医師に相談できるリアルタイム相談とLINEを使って医師が回答するチャット相談がある。(有料)
※オンライン診療サービスの利用も可能。●「first call」 (株)Mediplat
健康相談ウェブサイト。ビデオ通話で医師に相談できるリアルタイム相談と医師が回答するチャット相談がある。(有料・月額制)
◎チャット相談
●「LEBER」 (株)LEBER
健康相談アプリ。チャットボットの問診に答えて相談内容を入力すると医師が症状に合った医療機関や市販薬をアドバイスしてくれる。(有料・月額制)
●「アスクドクターズ」 エムスリー(株)
健康相談ウェブサイト。医師が回答するチャット相談やサイト上で他の相談事例が閲覧できる。(有料・月額制)
◎メール相談・電話相談
●「CARADA健康相談」 カラダメディカ(株)
健康相談ウェブサイト。医師や専門家が回答するメール相談と24時間利用可能な電話相談がある。サイト上で他の相談事例が閲覧できる。(有料・月額制)
◎電話相談
●自治体の健康相談窓口
医師や専門家に医療や健康、こころの健康などの相談ができる窓口を設置している自治体もある。自治体ホームページをご確認ください。(無料)
●保険会社が提供する健康相談サービス
保険契約者向けに付帯サービスとして健康相談サービスを提供。ご自身や親御さんが加入する生命保険会社のサービスをご確認ください。(無料)
-
Q
 リフィル処方箋とは何ですか
リフィル処方箋とは何ですかQ
母の受診付き添いの際、薬局でリフィル処方箋のポスターを見ました。リフィル処方箋とは何ですか?
A
リフィル処方箋は、2022年4月から薬の新しい受け取り方として導入された制度です。症状が安定し、同じ薬が繰り返し処方されている方などは、利用の対象となる可能性があります。お母様がご利用可能かについてはかかりつけ医にご相談ください。
リフィル処方箋ご利用のポイントについてお伝えします。リフィル処方箋とは
繰り返し使用できる処方箋のことです。通常の処方箋は医師が決めた日数分の薬を一度だけ使用しますが、リフィル処方箋は定められた期間内・回数内であれば同じ処方箋で医師の診察がなくても繰り返し薬がもらえます。高齢者にとって負担の大きい通院のための時間やからだへの負担軽減、医療費の節約、院内感染リスクの回避などのメリットがあります。しかし、リフィル処方箋を利用するためには条件や注意点がありますので、よく理解したうえでご利用ください。
リフィル処方箋ご利用のポイント
医師が「リフィル処方が可能」と判断した場合のみご利用が可能となります。現在はすべての医療機関でリフィル処方箋を導入しているわけではありませんので、希望しても対応してもらえないことがあります。受診の際、かかりつけ医にリフィル処方箋の利用が可能かどうか相談しましょう。
●リフィル処方箋が受けられる方
症状が安定している高血圧や糖尿病などの慢性疾患の患者で、長期間同一の薬の処方が可能と医師に判断された方。
※向精神薬(睡眠導入剤など)・湿布・新薬などはリフィル処方の適用外です。
●リフィル処方箋のご利用の流れ
医師からリフィル処方箋を受け取ったら、薬局に行って1回目の薬を受け取ります。通常の処方箋と同じく発行日を含めて4日以内が有効期限です。
2回目以降は調剤予定日の前後7日以内にリフィル処方箋を持って薬局に行きます。同じ処方箋を使用しますので、なくさないようにきちんと保管し、2回目以降の薬の受け取り日を忘れないようにしましょう。使用回数が終わった処方箋は薬局が回収し保管します。わからないことがあれば薬剤師に問い合わせましょう。※リフィル処方箋は3回まで使用が可能ですが、医師が投薬期間や回数を判断するため2回の場合もあります。
利用に際して注意していただきたいこと
リフィル処方箋は良い面がたくさんありますが、薬の過剰な服用につながったり、医師が病状の変化を見逃してしまったりする恐れがあります。ご高齢になると、些細な体調の変化や服薬による副作用などに気づきづらいケースが少なくありません。薬の飲み過ぎや飲み忘れがないように薬を一包化したり、お薬カレンダー等を利用するのもおすすめです。定期的にお母様の服薬状況や体調をチェックし、リフィル処方期間中であっても気になる症状がみられたら、薬剤師に相談するか、医療機関を受診しましょう。
-
Q
 オンライン診療を利用したい
オンライン診療を利用したいQ
通院が難しくなってきた母親のために、オンライン診療の利用を検討したいと考えています。オンライン診療の利用方法について教えてください。
A
自宅に居ながら診察を受けられるオンライン診療は、お母様だけでなくご家族にとりましても負担の少ない受診方法です。オンライン診療の利用には、規定や条件がありますのでよくご理解いただきご検討ください。
オンライン診療とは
オンライン診療とは、インターネットを利用して医師と患者が遠隔で診察を行う方法です。自宅にいながら診察を受けることができるため、通院が難しい方や忙しい方にとって便利なサービスです。
オンライン診療のメリット
●通院の手間を省ける
自宅から診察を受けられるため、移動の負担が軽減されます。●待ち時間の短縮
予約した時間に診察が始まるため、病院での待ち時間を大幅に減らせます。●感染リスクの低減
病院に行かずに診察を受けられるため、感染症のリスクを減らせます。●定期診察がスムーズ
慢性疾患(糖尿病、高血圧など)の定期診察を受けやすくなります。●介護や治療方針の共有
遠隔からも同席できるため、家族で診察内容や治療方針を共有しやすくなります。オンライン診療の利用方法
1. 医療機関の確認
まずはかかりつけの医師やお近くの医療機関にオンライン診療が可能か確認します。2. 予約
オンライン診療の予約を行います。予約方法は医療機関によって異なりますので、事前にご確認ください。3. 診察
パソコンやスマートフォンを使って、指定された時間にオンラインで診察を受けます。4. 処方箋の受け取り
診察後、必要に応じて処方箋が発行されます。薬は自宅に配送されるか、近くの薬局で受け取ります。オンライン診療を利用する際の注意点
●初診の制限
一部の医療機関では、再診のみオンライン診療が可能な場合があります。●利用できない場合がある
緊急を要する症状の場合や医師の判断によりオンライン診療が適切でないと判断された場合は、対面診療が必要です。●一部の薬は処方できない
オンライン診療では、麻薬や向精神薬など一部の薬は処方できません。●通信環境の確認
安定したインターネット接続が必要です。●費用について
通常の診療費に加えて、オンライン診療特有の費用(システム利用料など)が発生する場合があります。参考:厚生労働省「オンライン診療について 国民・患者の皆様へ」
「安心・安全にオンライン診療を受けるためのチェックリスト」オンライン診療を行っている医療機関の検索方法
1.オンライン診療を行っている医療機関の検索サイト
●厚生労働省のホームページ
「医療情報ネット(ナビイ)」で、都道府県を選択し、キーワードを探すに「オンライン診療」と入力すると、オンライン診療対応の医療機関を確認できます。●e-NAVITA(イーナビタ)
駅周辺や街のスポット情報を提供するサイトで、オンライン診療対応の病院一覧を検索できます。●病院なび
エリアや診療科目、診療時間などの条件でオンライン診療対応の病院やクリニックを検索できるサイトです。2.オンライン診療プラットフォームの検索サイト
オンライン診療プラットフォームは、医師と患者をつなぐ便利なツールです。予約からビデオ通話による診療、薬の処方・配送、決済までの一連の流れを行います。
●CLINICS
全国の病院から症状に合わせて、クリニックを選べるオンライン診療サービスです。●curon(クロン)
クイック診察機能があり、医療機関の営業時間内であれば最短30分で受診が可能です。●ポケットドクター
ビデオ通話中の画面上に、医師から赤ペンや指さしマークを表示して具体的な指示を受けながら診察が受けられます。オンライン診療は、インターネットを利用して自宅にいながら診察を受けられる新しい医療サービスです。特に、高齢者や慢性疾患をお持ちの方にとって、通院の負担を軽減し、感染リスクを抑えながら定期的に診察を受けられるというメリットがあります。まずはかかりつけ医にご相談いただき、利用方法や条件をよく理解した上で、ご活用ください。
-
Q
 病院の処方薬を自宅に届けてほしい
病院の処方薬を自宅に届けてほしいQ
高齢の母が通院のたびに薬を取りに行くのが大変になってきました。病院の処方薬を自宅に届けてもらうことはできますか。
A
処方薬の配送サービスを利用すれば、ご自宅にいながら薬を受け取ることができます。薬局への受け取りの手間を省けるため、ご本人やご家族の負担を軽減できます。利用にはいくつかの条件や注意点がありますので、サービスの内容や利用の流れについてご説明します。
処方薬配送サービスとは
処方薬配送サービスとは、医師の診察(対面またはオンライン)で発行された処方箋をもとに、薬局が調剤した薬を自宅など希望の場所に配送することを認める仕組みです。オンライン診療と組み合わせて利用する場合は、診察から薬の受け取りまでをすべて自宅で完結できます。
処方薬配送サービスのメリット
●移動の負担軽減
薬局へ行かなくても薬を受け取れるため、身体的な負担が少なくなります。●服薬管理のサポート
薬剤師が電話やオンライン面談で服薬指導を行い、服薬状況を確認してくれます。●感染リスクの軽減
外出せずに薬を受け取れるため、感染症の流行時にも安心です。●家族との情報共有
薬剤師とのやり取りを家族も同席・確認できる場合があり、服薬内容を共有しやすくなります。利用の流れ
1. 医療機関で診察を受ける
オンライン診療や対面診療で、医師に処方を依頼します。2. 処方箋を薬局に送る
・電子処方箋の場合:医療機関から薬局へ処方箋情報が送られます。
患者は、薬局に電子処方箋の「引換番号」または「控え」を伝えます。
・紙の処方箋の場合:薬局に原本を郵送または持参します。
医療機関から薬局へ送ってもらえる場合もあります。3. 薬剤師の服薬指導
薬剤師から電話やオンライン面談で服薬指導を受けます。4. 薬の配送
指導後、薬が自宅に配送されます。配送方法や送料は薬局によって異なります。利用時の注意点
●薬局の対応可否を確認
すべての薬局が配送に対応しているわけではありません。事前に確認しましょう。●配送できない薬がある
麻薬、覚醒剤原料、一部の向精神薬、特定の冷蔵保管が必要な薬などは配送対象外となる場合があります。●初回は対面での服薬指導が必要な場合がある
医薬品の種類や状態により、初回は対面での診察・服薬指導が必要となることがあります。●送料・手数料がかかる場合がある
薬代のほかに、配送費やシステム利用料がかかる場合があります。●服薬指導は必須
薬剤師による服薬指導を受けた後でなければ薬を受け取れません。処方薬配送サービスを探すには
1.医療機関や薬局に相談
かかりつけ医や薬局に、薬の配送に対応しているか確認します。
2.オンライン診療・薬局サービスを利用
・オンライン診療サービス
診療から、処方、薬の配送まで対応しているサービスもあります。
参考:「悩み解決!Q&A 医療『オンライン診療を利用したい」参照
・オンライン薬局サービス
服薬指導や薬の配送まで対応している薬局もあります。
処方薬配送サービスを利用することで、薬局への移動や待ち時間といった身体的・精神的な負担が軽減され、お母様にとって大きな助けとなります。まずは、かかりつけの医師または薬局に相談し、処方箋の取り扱いや配送サービスの利用が可能かどうかを確認してください。その上で、ご自身の状況に合った最適な方法を検討しましょう。
-
-
 お金
お金
-
Q
 医療費負担を減らしたい
医療費負担を減らしたいQ
関節リウマチが悪化し、母が手術を受けることになりました。普段からいくつも病院に通っているため、医療費の負担が大きいと感じていましたが、入院、手術となるといくらかかるか心配です。母の医療費負担を減らす方法はありませんか?
A
高齢になると複数の医療機関を受診している場合が多いかと思います。さらに入院となると、その後の通院治療も含め医療費が心配ですよね。公的な医療保険制度が充実している日本では、月あたりの医療費が高額になった場合に、負担を軽減できる制度がありますので、制度の概要や申請方法等についてお伝えします。
高額療養費制度
「高額療養費制度」とは、医療機関や薬局の窓口で支払うひと月(1日から月末まで)の医療費が高額になった場合に、一定の自己負担限度額を超えた部分が払い戻される制度です。
1回の支払いで上限額を超えない場合でも、同じ月に別の病院で受診した負担分や同じ健康保険に加入している家族の負担分も合算でき、合算額が限度額を超えれば払い戻しが受けられます。ただし、合算できる医療費は、70歳未満の場合自己負担額2万1,000円以上のものに限られます。
もし、入院などで事前に高額な医療費がかかることが分かっていれば、加入の医療保険からあらかじめ「限度額適用認定証」の交付を受けておくことをお勧めします。医療機関の窓口に限度額適用認定証を提示することで、支払う医療費がはじめから自己負担限度額までに抑えられます。高額療養費制度を利用するために
限度額適用認定証の申請と窓口支払いまでの流れ
「限度額適用認定証」は、ご自身が加入している医療保険(健康保険組合・市町村国保・後期高齢者医療制度・共済組合など)の窓口に申請をして発行してもらいます。郵送で申し込む場合は、数日かかることがありますので、入院の予定が決まったら早めに手配しましょう。
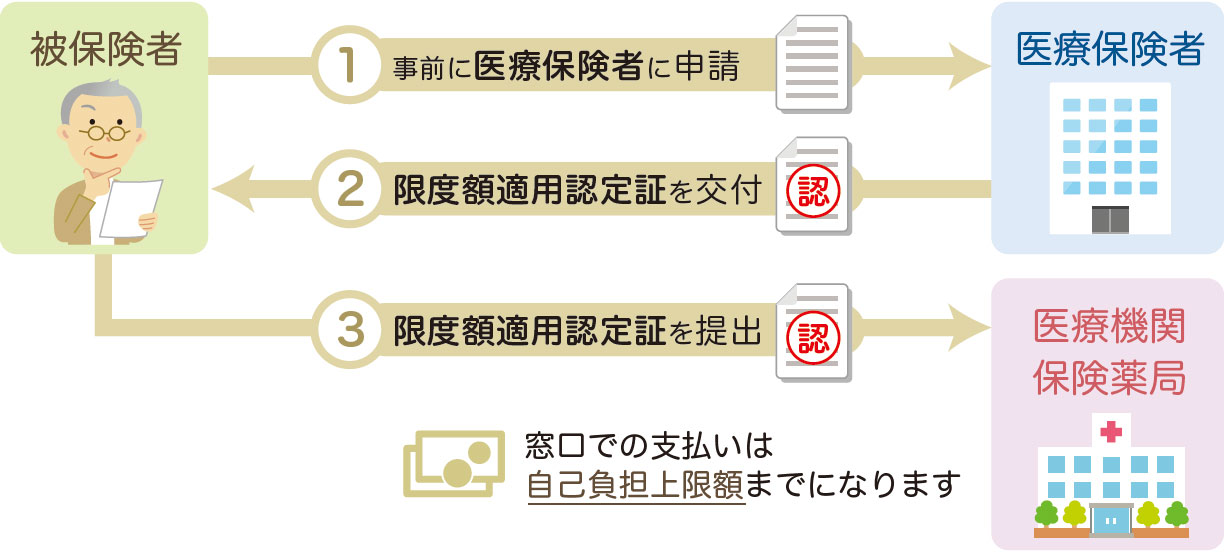
*「限度額適用認定証」の適用は申請した月の1日からとなります。
前月に遡及して適用することはできませんので、月をまたいだ入院等の場合は申請時期に注意してください。*「限度額適用認定証」には有効期間(概ね1年間)があります。
過去に交付を受けていた方は、医療機関の窓口に提出する前に有効期間内かを確認しましょう。*自己負担上限額は、年齢と所得区分に応じて変わります。
ひと月の「自己負担上限額」
高額療養費に含まれない費用
高額療養費に含まれるのは、健康保険が適用される医療費のみです。入院や手術でかかった費用すべてに適用されるわけではないので注意しましょう。
例えば、入院時の食事代や差額ベッド代、日用品費(パジャマ等のリース代やおむつ等)、先進医療や健康保険が適用されない自由診療などは対象外となります。申請方法
高額療養費は、申請書を提出することで支給が受けられますが、申請方法は、ご自身が加入している医療保険によって異なります。高額療養費の支給を受ける権利は、診療を受けた月の翌月の初日から2年間ですので、期間内に忘れずに申請をするようにしてください。
申請に必要な書類は医療保険によって異なりますが、領収書の添付が必要になる場合がありますので、医療機関にかかった際の領収書はなくさずに保管するようにしましょう。
高額療養費の払い戻しは、診療を受けた月からおよそ3カ月後になります。詳しい情報は、保険証に記載されている健康保険組合や共済組合、市町村のホームページなどで確認してください。
-
Q
 介護費用の負担を減らしたい
介護費用の負担を減らしたいQ
1人暮らしの父が要介護4の介護認定を受けました。在宅介護を行う予定ですが、介護保険の自己負担割合が3割のため、介護サービス利用費が毎月10万円近くかかりそうです。介護費用の負担を減らせる方法はありませんか。
A
介護保険の利用料が高額になった際に、利用できる制度がございます。今回は、1か月の介護保険サービス利用費が定められた上限額を超えた際に利用できる「高額介護サービス費」制度についてご案内をします。制度の概要や負担上限額、申請方法等についてお伝えします。
高額介護サービス費制度
高額介護サービス費制度とは、介護保険サービス利用のために支払った利用者負担(1割~3割)の合計(同一世帯に複数の利用者がいる場合には世帯合計額)が月の負担上限額を超えた時に、超えた分が払い戻される制度です。
これまでは所得が多い方でも月の上限額は44,400円でしたが、2021年8月からは、「現役並みの所得者」の区分が細分化され、年収約770万円以上の方の負担上限額が大幅に引き上げられることとなりました。毎月の負担上限額
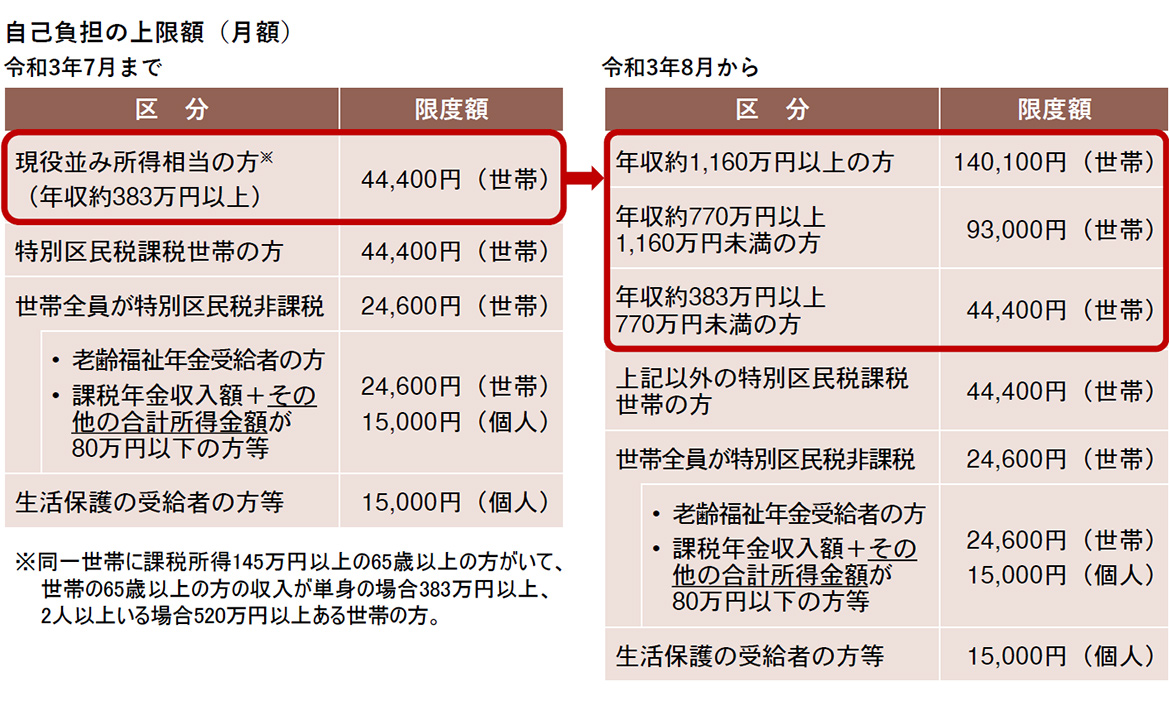
高額介護サービス費支給の申請と窓口支払いまでの流れ
申 請
介護サービスを利用してから約3ヶ月後に、高額介護サービス費の対象となる人には、市区町村から通知と申請書が届きますので、申請書に必要事項を記入の上、市区町村の窓口に払い戻しの申請を行ってください。郵送での申請を受け付けている自治体もありますので、確認をしてみてください。
本人が申請できない場合は、相続人など代理人を通じて申請ができます。その場合は、委任状や代理人の身分が証明できる書類が必要です。本人が亡くなられてから申請をする場合は、申請書と相続人申立書の提出が必要となります。 なお、申請は初回のみで、それ以降は自動的に上限額を超えた自己負担額が登録した口座に振り込まれるようになります。◎手続きで必要となる持ち物
●記載済みの申請書
●介護保険被保険者証
●本人名義の通帳またはその写し
●マイナンバーがわかる書類(個人番号カード、通知カードなど)
●介護サービス利用時の領収証
●本人確認書類
●印鑑
※申請方法は市区町村によって多少異なります。各市区町村のホームページに手続きの流れや必要書類が記載されていますので、確認をしておきましょう。
■申請の期限
高額介護サービス費の申請は、介護サービスを利用した月の翌月の初日から2年以内と期限があります。この期間を過ぎると時効となり払い戻しが受けられなくなりますので、忘れずに申請を行ってください。
振 込
市区町村への申請後、概ね2ヶ月程度で支給されます。振込予定日等は、後日郵送される「支給決定通知書」に記載されています。但し、介護保険料の未納がある方には支給できない場合があります。
高額介護サービス費の支給対象とならないもの
高額介護サービス費には、支給対象とならないものがあります。下記に挙げた項目は高額介護サービス費の支給対象外となりますので注意しましょう。
●介護保険施設への入所、またはショートステイでの食費や居住費、
日常生活費、ベッド代の差額など●住宅改修費
●特定福祉用具購入費
●支給限度額を超えて利用した分(全額自己負担分の介護費用)
-
Q
 高額医療・介護合算療養費制度について
高額医療・介護合算療養費制度についてQ
母親にがんが見つかり長期の療養が必要となりました。介護が必要な父親もいるため、今後の医療費と介護費の増大が心配です。負担を軽減するために利用できる制度について教えてください。
A
費用負担を軽減するための制度として、医療には「高額療養費制度」、介護には「高額介護サービス費制度」がありますが、それらの制度を利用しても尚負担が大きいと感じている方も多いのではないでしょうか?
今回は、医療保険と介護保険の1年間の自己負担合算額が著しく高額になった場合に負担を軽減する「高額医療・介護合算療養費制度」についてお伝えします。高額医療・介護合算療養費制度
高額医療・高額介護合算療養費制度は、1年間(8月1日~翌7月31日まで)の医療保険と介護保険の自己負担合計額が「自己負担限度額」を超えた場合に、超過分の金額が払い戻される制度です。
「高額療養費制度」と「高額介護サービス費制度」が月ごとの自己負担額を抑えられるのに対して高額医療・高額介護合算療養費制度は、年ごとに自己負担額を軽減できる制度となります。高額療養費や高額介護サービス費で還付を受けていても、年間の合算額が自己負担限度額を超えた場合は超過分が戻ってきます。自己負担上限額
高額医療・高額介護合算療養費制度の自己負担限度額は、世帯の年収や年齢によって異なります。
1年間の「自己負担上限額」
算定について
■既に払い戻されている高額療養費や高額介護サービス費などがある場合は、その分を除いて自己負担額を計算します。
■自己負担額の合算は、加入している医療保険ごとに行われます。同じ世帯であっても異なる医療保険に加入している方とは合算されません。
■医療、または、介護にかかる自己負担額のいずれかが0円である場合や、自己負担限度額を超える額が500円以下の場合には支給されません。
◎算定の対象とならない費用
●医療保険
入院中の食費、差額ベッド代、先進医療費、自由診療費など
●介護保険
施設での食費や居住費(滞在費)、福祉用具購入費および
住宅改修費の自己負担分など申請の流れ
高額医療・高額介護合算療養費は、自動的に払い戻されるわけではありません。支給を受けるためには申請が必要です。
①自己負担額証明書の交付申請
介護保険者(市区町村)に「自己負担額証明書交付申請書」を提出し、「自己負担額証明書」の交付を受ける
※国民健康保険や後期高齢者医療制度に加入している人で、対象期間に転居などをしていない人は、自己負担額証明書は必要ありません。
② 医療保険者(健康組合等)に申請
介護保険者から交付された「自己負担額証明書」を添付し、健康保険組合などの医療保険者に申請
◎申請に必要なもの
●個人番号(マイナンバー)がわかるもの
●印鑑
●医療保険・介護保険の被保険者証
●金融機関の口座がわかるもの
(国民健康保険=世帯主のもの。後期高齢者医療=被保険者本人のもの)●自己負担額証明書(医療保険又は介護保険の保険者が変わった場合)
●窓口に来られる方の本人確認書類
(マイナンバーカード、運転免許証、健康保険証など)※手続き先によって、申請に必要なものが異なる可能性がありますので、事前に確認をしてから申請に行くようにしてください。
③ 支給額の連絡
医療保険者が制度別に按分計算した結果を介護保険者に連絡
④ 支給
医療保険から「高額介護合算療養費」、介護保険から「高額医療合算介護サービス費」として支給
◎申請の期限
高額医療・高額介護合算療養費制度の申請期限は、基準日である7月31日の翌日から2年間、被保険者が死亡した場合は死亡日の翌日から2年間です。期限を過ぎると、時効により支給されませんのでご注意ください。
-
Q
 有料老人ホームの入居にかかる費用を知りたい
有料老人ホームの入居にかかる費用を知りたいQ
一人暮らしの父に介護が必要になり有料老人ホームを探すことになりました。調べてみると入居一時金が必要なところが多かったのですが、何のためのお金なのでしょうか。また、他にかかる費用はありますか?
A
有料老人ホームに入居する場合にかかる費用には、入居時に支払う「入居一時金」と入居後に毎月支払う「月額利用料」があります。各費用の内容や特徴をご説明します。

入居時に支払う費用
入居一時金(入居申込金)
有料老人ホームの入居一時金(入居申込金)は、ホームの入居時に発生する費用です。各ホームが平均寿命などから算出した「想定入居期間」に対する、家賃の全額または一部を前払いします。ただし、入居一時金はすべてのホームにかかるものではなく、最近は入居一時金のかからないホームも増えています。金額はホームによって異なり、数十万円から数千万円と幅広いのが特徴です。
また、費用の支払い方法には、「入居一時金方式」と「月払い方式」があります。「入居一時金方式」の場合、入居時にまとまったお金が必要ですが、その後かかる月額利用料は抑えることができます。「月払い方式」の場合、初期費用は抑えることができますが、月額利用料は入居一時金方式に比べて高額になる傾向があります。入居一時金を支払う前に確認(初期償却・償却期間)
入居一時金には、「初期償却」と「償却期間」があります。
「初期償却」とは、ホームが入居一時金の一定割合を入居時に償却(退去時に入居者に返還されない)する仕組みのことで、償却の割合は入居一時金の10~30%程度としているところが大半です。
「償却期間」は、「想定入居期間」によって決められ、初期償却分を差し引いた残りを一定期間で割って償却していきます。一般的に5~15年程度の償却期間があり、償却期間が終わる前に退去した場合は、未償却分の入居一時金の残金を返還してもらえます。反対に償却期間を超えた場合には、追加で費用を支払う必要はありません。 初期償却の割合や償却期間は、ホームによって異なります。入居一時金の特徴
■入居時にまとまった金額が必要だが、月々の支払い金額を抑えることができる
■入居一時金をすべて償却した後も入居を継続する場合、追加の支払いは不要
■入居一時金の償却期間を過ぎる前に退去した場合は、残金が返還される
■契約から90日以内に契約を解除した場合、クーリングオフ制度※が適用される
※契約から90日以内(ホームによっては入金後や入居日からで起算)に契約を解除した場合、入居一時金を返還する制度です。契約前に、入居契約書に記載されたクーリングオフの内容を必ず確認しておきましょう。
毎月支払う費用
月額利用料
毎月かかる費用には、管理費や食費、水光熱費などがあります。入居一時金が不要のホームや月払い方式の場合は家賃も必要になります。また、個別に利用した医療費や娯楽費、介護にかかる費用として、介護保険サービスを利用した場合の自己負担分やおむつ代等も必要になります。月額利用料も入居一時金同様ホームによって異なりますが、15~ 30万円ほどになるところが多いでしょう。
入居一時金や月額利用料の内訳はホームよって異なりますので、特徴を理解したうえで、内容を確認しておくことが大切です。
「有料老人ホーム選びのポイント」「住み替え後まで見据えた資金計画」についてはこちらをご参考ください。
-
Q
 介護保険サービスは医療費控除の対象ですか
介護保険サービスは医療費控除の対象ですかQ
父は在宅で介護保険サービスを利用していますが、ケアマネジャーから医療費控除が利用できると聞きました。要介護度やサービスの種類に関係なく、誰でも利用できるものなのでしょうか?
A
介護保険サービスの中には、医療費控除の対象となるものがあります。要介護度は関係ありませんが、全てのサービスが対象となるわけではありません。今回は、医療費控除の対象となる居宅サービスや申請方法等について詳しくお伝えします。
医療費控除とは
本人または、納税者と「生計を一にする」配偶者やそのほか親族のために支払った医療費が一定額を超えた場合に、確定申告により支払った医療費の所得控除を受けることができる制度です。
医療費の支払いが10万円(総所得金額等が200万円未満の場合はその5%)を超えた部分について所得控除を受けることができます。ただし、生命保険の入院給付金や高額医療費の支給を受けた場合は、支払った医療費からその金額を差し引いて計算することとなっています。医療費控除の対象となる居宅サービス
自宅で生活する方を対象とした介護保険サービス(居宅サービス)には、看護師や保健師等により行われる医療系サービスと介護福祉士等により行われる福祉系サービスがあります。
これらの介護サービスのうち、医学的管理の下に行われる療養上の世話等で利用者が負担する金額については、医療費控除の対象となります。① 医療費控除の対象となる居宅サービス
●[介護予防]訪問看護
●[介護予防]訪問リハビリテーション
●[介護予防]居宅療養管理指導(医師等による管理・指導)
●[介護予防]通所リハビリテーション(医療機関でのデイサービス)
●[介護予防]短期入所療養介護
●定期巡回・随時対応型訪問介護看護
(一体型事業所で訪問看護を利用する場合に限る)●複合型サービス(上記の居宅サービスを含む組み合せにより提供されるもの
“生活援助中心型の訪問介護の部分は除く”に限る)② ①の居宅サービス等と併用する場合のみ 医療費控除の対象となる居宅サービス
●[介護予防]訪問介護(生活援助中心型を除く)
●夜間対応型訪問介護
●[介護予防]訪問入浴介護
●[介護予防]通所介護
●地域密着型通所介護
●[介護予防]認知症対応型通所介護
●[介護予防]小規模多機能型居宅介護
●[介護予防]短期入所生活介護
●定期巡回・随時対応型訪問介護看護
(一体型事業所で訪問看護を利用しない場合及び連携型事業所に限る)●複合型サービス(上記①の居宅サービスを含まない組合せにより提供されるもの
“生活援助中心型の訪問介護の部分は除く”に限る)●地域支援事業の訪問型サービス(生活援助中心のサービスを除く)
●地域支援事業の通所型サービス(生活援助中心のサービスを除く)
おむつ代について
医師等が発行する「おむつ使用証明書」がある場合に限り、医療費控除の対象となります。なお、2年目以降の場合には、「おむつ使用証明書」に代えて、自治体が介護保険法に基づく要介護認定に係る主治医意見書の内容を確認した書類または主治医意見書の写しがあれば、医療費控除の対象となります。
交通費について
通所リハビリテーションまたは短期入所療養介護のために、介護老人保健施設・介護療養型医療施設等に通う場合に必要となる交通費が該当します。
但し、自家用車のガソリン代や駐車場代といったものは控除の対象となりません。医療費控除の対象となる費用
サービス利用にかかる1割、2割、3割の自己負担額が対象となります。但し、介護保険の支給限度額を超えて支払った自己負担額は控除の対象外です。
また、高額介護サービス費(1ヶ月に支払った自己負担の合計が負担限度額を超えた際に超えた分が払い戻される制度)として払い戻しを受けた際は、医療費の金額から差し引いて医療費控除の計算をします。※居宅サービス事業所が利用者に対して発行する領収書に、医療費控除の対象となる金額が記載されていますので確認してみましょう。
医療費控除の申告期間
医療費控除の対象となる期間は、前年の1月1日~12月31日までとなります。この期間の医療費について、毎年2月16日~3月15日の間に、確定申告をする必要があります。
※申告期間に手続きが間に合わなかった場合でも、過去5年間に遡って申告できるので、領収書等は大切に保管しておきましょう。
申告時に必要なもの
●医療費控除の明細書
●確定申告書
●給与所得がある場合は源泉徴収票
●マイナンバーカードなどの本人確認書類
領収書の提出は必要ありませんが、5年間は保管しておかなくてはなりません。
医療費控除の明細書や確定申告書は、税務署の窓口で取得あるいは、国税庁のHPからダウンロードすることができます。介護はこの先何年続くか見通しを立てづらいため、介護にかかる費用を少しでも軽減したいと思われている方が多いのではないでしょうか。介護期間の長期化や介護度が上がるにつれて費用も膨らんでいきますので、医療費控除を上手に活用して金銭的な不安の軽減を目指してください。
-
Q
 特定入所者介護サービス費について
特定入所者介護サービス費についてQ
母は介護老人保健施設に入所していますが、年金が少なく、蓄えもほとんどないため、毎月の支払いが負担となっています。子供たちが金銭的なサポートをできる状況ではないため、施設入所の負担を軽減できる方法があれば知りたいです。
A
所得が少ない人でも施設入所ができるように、介護保険施設における食費と居住費を軽減できる制度があります。利用できる人や負担限度額等、制度の概要について詳しくお伝えします。
特定入所者介護サービス費とは
特定入所者介護サービス費は介護施設等に入居する方の所得や資産等が一定の基準以下だった場合に、食費や居住費を軽減してもらえる制度です。
特別養護老人ホーム、介護老人保健施設、介護療養型医療施設及び介護医療院に入所した場合、施設サービス費の利用者負担(1~3割)のほか、食費と居住費(滞在費)が全額自己負担となりますが、「特定入所者介護サービス費」を利用することで、食費と居住費(滞在費)の利用者負担を軽くすることができます。特定入所者介護サービス費の対象施設
特定入所者介護サービス費は、全ての施設で利用できるわけではありません。支給対象となっているのは以下の7施設です。
●特別養護老人ホーム
●介護老人保健施設
●介護療養型医療施設
●介護医療院
●地域密着型特別養護老人ホーム
●(介護予防)短期入所生活介護
●(介護予防)短期入所療養介護
※有料老人ホームやサービス付き高齢者向け住宅は支給対象外です。
減額の対象となる人
減額を受けるには、世帯員全員が住民税非課税であること、所得や資産が一定の金額以下であることの2つの条件を満たす必要があります。
▶【減額の対象の条件】を見る
施設等の食費と居住費(滞在費)
介護保険施設を利用する際、食費と居住費(滞在費)には基準となる金額があります。
▶【施設等の食費と居住費(滞在費)】を見る
食費と居住費については、所得に応じた自己負担の限度額が設けられています。
▶【食費と居住費の限度額】を見る
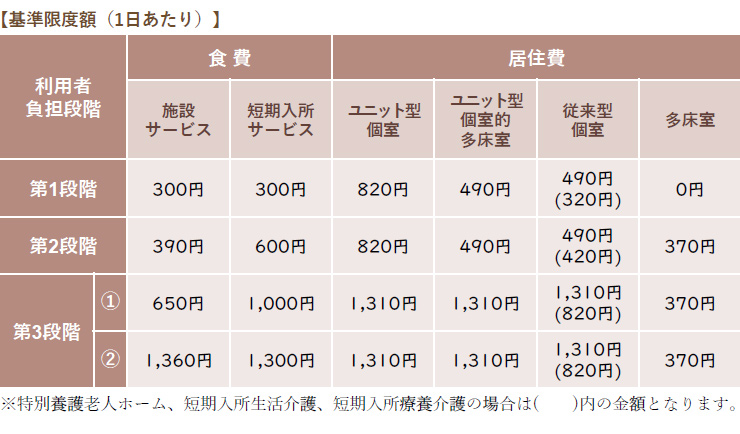
申請手続き
本人または代理人が市区町村に申請し、負担限度額認定を受ける必要があります。 申請が承認されると「介護保険負担限度額認定証」が交付されます。認定証を介護施設の窓口に提示すると、負担軽減が受けられます。
※承認されても施設の窓口に提出をしなかった場合には、減額の対象になりません。認定証の有効期間
認定証の有効期限は、8月1日から翌年の7月31日までの1年間です。8月を過ぎてから申請した場合は、申請を受け付けた日が属する月の初日から有効となります。月を遡っての適用は原則行われないので注意しましょう。
有効期限後も引き続き特定入所者介護サービス費を利用する場合は、更新の手続きが必要です。自動更新は行われないので、更新日が近づいてきたら、忘れずに手続きを行うようにしてください。
特定入所者介護サービス費を利用することで、施設に入所した際にかかる食費や居住費の自己負担を軽減できます。できるだけ利用したいサービスですので、特定入所者介護サービス費の対象施設なのか、施設に入所している家族がどの所得段階に分類されるのか等を調べてみましょう。
-
Q
 後期高齢者医療制度について
後期高齢者医療制度についてQ
母から「75歳になると今使っている国民健康保険の保険証が使えなくなる」と聞きました。病院を受診する場合にはどうすればよいのでしょうか?
A
75歳になると、現在加入されている「国民健康保険制度」から「後期高齢者医療制度」に自動的に切り替わります。病院を受診する際は、ご自宅に郵送される「後期高齢者医療被保険者証」がご利用いただけます。新たに加入する後期高齢者医療制度の概要についてお伝えいたします。
後期高齢者医療制度とは
後期高齢者医療制度は、公的医療保険制度の1つで、75歳以上の方(もしくは、65歳から74歳で一定の障害の状態にあると後期高齢者医療広域連合から認定を受けた方)が加入する公的医療保険制度です。75歳になると、それまで加入していた医療保険(国保・健康保険・共済など)から自動的に後期高齢者医療制度へ加入するため、手続きは必要ありませんが、会社の健康保険組合などに加入していた場合は、それまで加入していた健康保険からの脱退手続きなどが必要になることがあります。
対象者
・75歳以上の方。75歳の誕生日当日から対象。
・65〜74歳で、一定の障害※があると認定された方。認定された日から対象。※一定の障害のある方は主に、以下の手帳を持っている方
●身体障害者手帳 1~3級
●身体障害者手帳級(音声・言語、下肢1・3・4号)
●療育(愛護)手帳 A判定(1・2度)
●精神障害者保健福祉手帳 1・2級
●国民年金証書(障害基礎年金1・2級)
手続き
・75歳以上の方は加入手続き不用。
・65~74歳の方は認定申請が必要。
下記書類が必要な場合は、別途手続きが必要になる場合があります。
・限度額適用・標準負担額減額認定証
・限度額適用認定証
・特定疾病療養受療証■親を扶養している方!
親が75歳になって後期高齢者医療制度に移行すると自動的に扶養から外れます。加入している健康保険組合等の被扶養者削除の手続きが必要となりますので、勤務先の担当窓口にお問い合わせください。
保険料
保険料は、被保険者一人ひとりに等しく負担していただく「均等割額」と、被保険者の所得に応じて計算される「所得割額」の合計額。
※保険料は2年ごとに見直されます。
保険料の納付方法は、特別徴収(年金からの差し引き)または普通徴収(納付書による現金支払い・口座振替)。▶︎参照
◎各都道府県の後期高齢者医療広域連合のホームページ
◎高齢者医療制度 |厚生労働省 (mhlw.go.jp)保険証
市区町村から一人に1枚交付。有効期限は毎年8月から翌年7月31日までの1年間。
■注意!
2024年12月2日に健康保険証が廃止され、マイナンバーカードに一本化されます。廃止後の猶予期間は最長1年間で、マイナンバーカードを持っていない方には代わりとなる「資格確認書」が発行されます。マイナンバーカードを健康保険証として利用するためには申し込みが必要なため、早めに利用手続きをしましょう。
▶︎参照
◎お悩み解決Q&A 医療「マイナンバーカードの健康保険証利用について」
◎マイナンバーカードの健康保険証利用|マイナポータル (myna.go.jp)医療費の負担割合
医療費の自己負担割合は所得に応じて1割~3割。
原則は1割、一定の所得がある方は2割、現役並みの所得がある方は3割負担となります。
※負担割合についてはチャート表を参照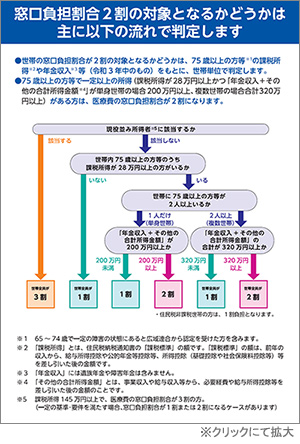
厚生労働省「後期高齢者の窓口負担割合の変更等(令和3年法律改正について)」リーフレットより
厚生労働省「後期高齢者の窓口負担割合の変更等(令和3年法律改正について)」リーフレットより
医療費が高額になった場合は
後期高齢者医療制度に加入している方が医療機関の窓口負担額が高額になった場合、自己負担限度額を超えた分が後から「高額療養費」として支給されます。 また、あらかじめ「限度額適用認定証」の交付を受けることで、窓口負担額を自己負担限度額までに抑えることができます。
▶︎参照
また、介護保険を利用している方は、1年間に支払った医療費と介護保険利用料の自己負担合算額が世帯の算定基準額を超える場合、申請により超えた額を後期高齢者医療制度と介護保険それぞれの制度から払い戻されます。
▶︎参照
◎お悩み解決Q&A お金「高額医療・介護合算療養費制度について」
高齢になると医療機関を利用する機会が増えます。後期高齢者医療制度は、75歳以上の多くの方が1割負担で医療を受けられる大変ありがたい制度です。今後は、後期高齢者医療保険証もマイナンバーカードに一本化されるため、早めに手続きをおこなっておきましょう。
-